- ПРЯМАЯ КИШКА
- ПРЯМАЯ КИШКА. Содержание: I. Анатомия..................... 590 II. Методы исследования заднего прохода и п. к. 5 98 III. Патология П. к.................. 599 I. Анатомия. Прямая кишка (rectum) представляет собой конечный отдел кишечника; она начинается с того места, где на S-rOmanum кончается meso-sigmoideum и кишка фиксируется к задней стенке таза при помощи соединительной ткани. Нижней границей П. к. является анальное отверстие. Нек-рые авторы описывают под Названием П. к. отрезок, расположенный книзу от articulatio sacro-iliaca sin., и различают внутри-брюшинную часть П. к., снабженную брыжейкой (mesorectum), и экстраперитонеальную—конечный отдел. По отношению к Костям таза верхняя граница П. к. проецируется на Sn—пг.— Развитие. Первоначально у зародыша концевая кишка вместе с отверстиями аллантоиса и Вольфова протока открывается в клоаку. Впоследствии из аллантоиса возникают мочевой пузырь и sinus urogenitalis, к-рый у высших животных отделяется совершенно от задней анальной части клоаки. Путем выпячивания эктодермы, идущего навстречу клоаке, образуется анальная перепонка. Последняя впоследствии разрывается и таким путем возникает анальное отверстие. П. к. у эмбриона после третьего месяца лежит по средней линии и имеет полную брыжейку. На пятом месяце внутриутробной жизни после поворота кишечника и образования кривизны S-romani П. к. несколько отклоняется влево. Общие данные, брюшина, фасции. Длина П. к. у взрослого колеблется в среднем от 1.2 до 15 см, причем 10—12 см приходится на тазовой и 2—3 см на промежностный отделы ее. Окружность тазового отдела П. к. при умеренном наполнении равна 8—16 см, при чрезмерном растяжении—30—40 см. Окружность промежностного отдела равна 5—9 см'. Брюшина покрывает П. к. в верхних её отделах с боков и спереди, а в нижних только спереди. Конечный отдел П. к. совершенно не покрыт брюшиной, к-рая у мужчин переходит впереди на заднюю поверхность мочевого пузыря и верхние отделы семенных пузырьков, образуя Дугласово пространство (рис. 1), а с боков на стенки таза, где также образуются выпячивания брюшины, расположенные по бокам от П. к. и носящие название fosses retropelvien-nes (Jonnesco). У женщин брюшина с передней стенки П. к. переходит на матку, причем между ними образуется слепой брюшинный мешок, называемый excavatio recto-uterina или «заднего Дугласа» (рисунок 2). Дно этого мешка опускается до уровня заднего свода влагалища. От синуса оно отстоит в среднем на 5'—8 см. В нижних отделах передняя стенка П. к.,, не покрытая брюшиной, примыкает к задней стенке влагалища и отделена от последнего соеди-нительнотк анной прослойкой, носящей название septum . recto-vagina-1е. Эта прослойка утолщается в нижнем отделе и на продольном разрезе имеет вид треугольника, основание которого направлено к промежности, а вершина—к верхнему отделу pars analis recti. Треугольник -этот носит название trigonum recto-vaginale. Часть П. к., не покрытая брюшиной, одета фасцией (fascia recti), к-рая является отрогом тазовой фасции и особенно отчетливо выражена и плотна сзади. Между фас-циальным покровом и стенкой П. к. имеется рыхлая клетчат-
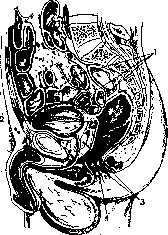
Рисунок 1. Срединный разрез мужского таза: 1—тонкие кишки; 2— vesicula S3minalis; 3—prostata; 4—anus. (По Corning'y.)
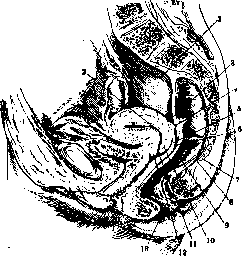
Рисунок 2. Срединный разрез женского таза: 1—peritonaeum parietale; 2—матка; 3—plica recto-uterina; 4—m. recto-uterinus; 5—fornix vaginae; 6— cavum Douglasi; 7—os coccygis; 8—m. recto-coccy-geus; 9—rectum; 10—labium posterius; 11—orifi-, cium ext. uteri; 12—labium anterius; 13—anus. (По Spalteholz'y.)
ка, благодаря чему можно довольно свободно выделить П. к. из ее фасциального влагалища. Впереди ее f. recti срастается с фасцией, покрывающей семенные пузырьки и предстательную железу; эта фасция также является отрогом fasciae pelvis и с боков и снизу соединяется с отрогами. ее париетального листка. Задние отделы прямокишечной фасции плотны и имеют - вид фиброзного листка. Кпереди от той части прямой кишки, которая не покрыта брюшиной, ■лежит связка, носящая название aponeurosis Denonvillier или lig. peritonaeo-perinaeale. Она образуется вследствие срастания листков- первичного Дугла-сова мешка. Фа-сциальная капсула, в которой лежит П. к., окруженная клетчаткой, носит название capsula Amussati.—Различают три отдела П. кишки—■ pars supraam-pullaris, pars ampullarisH pars analis. Первый отдел короток, имеет вид цилиндрической трубки и представляет собой продолжение S-romani; второй является самым большим и лежит выше diaphragma pelvis в полости таза (cavum pel-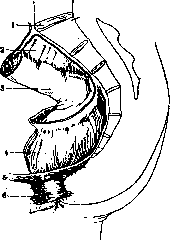
Рисунок 3. Анатомическое деление прямой кишки но Corning'y: 1— promontorium; 2—mesoicolon pel-vinum; 3—colon pelvinum; 4—pars pelvina recti; 5—diaphragma pelvis; 6—pars perinaealis recti.
vis proprium), третий расположен в области промежности (cavum pelvis subcutaneum). Ф о р м а П. к. очень изменчива в зависимости от наполнения, характера содержимого и пр. Различают два типаП.к.—ампулярный и цилиндрический. В первом случае кишка тонка и широка, имеет вид ампулы и ось ее наклонена к крестцу, во втором—она длинна, узка и имеет вид цилиндра. Первый тип наблюдается чаще у астеников, второй—у гиперстеников при сим-физопетальном типе тазовойтопографии (Москаленко) П. к. образует ряд искривлений(рисунок 3) в сагиталь-ном и фронтальном направлениях. Различают два саги-тальных искривления: одно обращено выпуклостью назад и соответствует вогнутости крестца, почему оно и носит название f Ie-xura sacralis, другое— выпуклостью вперед и огибает верхушку крестца Этот изгиб носит название flexura analis. Фронтальных искривлений несколько; они непостоянны и в'значительной мере за-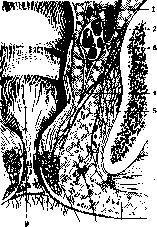
8 7 6 ■
Рисунок 4. Fossa ischio-rectalis: 1—vas deforens; 2—vesicula se-minalis; 3—os ilii; 4—m. leva-tor ani; 5—m. obturator int.; в—подкожная клетчатка; 7— нижние гемороидальные сосуды; 8—та. Tsrhincter ani ext.; 9—ampulla recti. (По Testut.) висят от степени наполнения кишки и характера ее содержимого. Обычно наблюдаются два фронтальных искривления, расположенных с правой стороны, причем верхнее лежит на уровне promontorium, а нижнее—несколько выше anus'a. Топография. Спереди от П. к. лежат у мужчин мочевой пузырь, семенные пузырьки (рисунки 4 и 5), семявыносящие протоки и простата (отделенная от нее апоневрозом Денонвилье), а у женщин—матка и влагали- 1 ще. В верхних отделах, как бы- 2 ло упомянуто выше, П. к., покрытая спереди брюшийой, вдается в полость peritonaei, resp. 4 в «полость Ду- 5 гласа» (заднего _6 у женщин). Сза- 7 ди от П. к. нахс-. н дятся крестец и 9 копчик (рис. 6), начальные части m. piriformis и передние корешки pi. sacralis, покрытые фасцией. Пространство между крестцом и П. кишкой — spatium retrorectale—выполнено рыхлой В нем проходят а.
Рисунок 5. Ректальное ложе: 1—peritonaeum; 2—rectum; 3—aponeu rosis prostato-peritonaealis; 4—мо-чевой пузырь; 5—vi,sicula semina-Us;' 6 —преректальное пространство; 7—prostata; 8—urethra; 9— фиброму.скудярная часть промежности; 10—bulbus urethrae; 11— m. sphincter ani; 12—m. levator клетчаткой ani. (По Testut.)
и v. sacralis media и пограничные Стволы симпатического нерва. Это пространство переходит вверху в клетчатку, расположенную меж-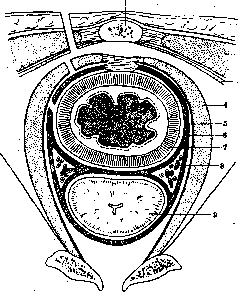
Рисунок 6. Схематический разрез на. уровне копчика и симфиза: 1—копчик; 2—m. glutaeus max.; 3— lig. sacro-tuberosum;- 4—т. levator ani; 5—fascia diaphragmatica pelvis sup.; 6—fascia visceralis recti; 7—rectum; 8—plexus vesico-prostaticus и vas . deferens; 9—prostata.
ду листками mesosigmoidei, по бокам оно ограничено местом перехода fasciae recti на тазовую фаецию, а внизу—тазовым дном. С боков» от П. к. в полости таза могут располагаться (отделенные брюшным мешком) тонкие кишки (слева и справа), S-romanum (слева), слепая кишка и червеобразный отросток (справа). Кроме того под брюшиной в области ямок, к-рые образуются на месте перехода брюшины с боковых стенок таза на П. к., проходят мочеточники и ветви а. и v. hypogastricae. Строение. Стенка П. к. снаружи гладка и не имеет ни отчетливо выраженных taenia ни haustra, свойственных толстым кишкам, впрочем заметные снаружи перетяжки, особенно две-три нижних, напоминают собою haustra, a небольшие утолщения продольной мускулатуры на передней и задней поверхностях П. к. ■напоминают собою taenia libera S-romani и taenia mesocolica. Эти скопления продольной мускулатуры II. к. носят название taeniae recti. В области pars analis taeniae переплетаются с волокнами m. levatoris ani. Слизистая оболочка при сокращенном состоянии прямой кишки образует ряд складок—продольных и поперечных. Продольные складки обусловлены конгломератом венозного сплетения; они носят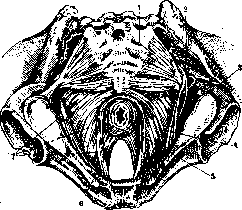
Рисунок 7. Мышцы таза: 1—m. .ischio-coccygeus; 2— т. pyramidalis; 5—т. obturator int.; 4—сосуды и нервы; 5—т. sphinctrr ani ext.; 6—т. levator ani (глубокая порция); 7—т. levator ani (поверхностная порция). (По Testut.)
название columnae rectales (числом 10—12) и отделены друг от друга углублениями (sinus rectales). При наполнении кишки, а также при сокращениях мышечного слоя складки меняют свою форму и направление и могут даже совершенно исчезнуть. Наиболее постоянными являются три кольцевидные складки слизистой: средняя, носящая название Кольраушев-ской (самая большая), расположена справа от продольной оси П. к., на 6—7 см выше заднепроходного отверстия. Слева от названной складки находятся ;еще две. Им соответствует углубление. Кольцевидным складкам нек-рые авторы приписывают роль клапанов (Gaily). В области pars analis поперечная мускулатура П. к., принимающая участие в образовании кольцевидных складок, получает подкрепление от сфинктеров. Последних три: 1) m. sphincter ani ext. (рис. 7)—начинается от сухожильной пластинки в области верхушки копчика,-идет вперед и делится на 2 части, обхватывающие задний проход, сливающиеся у переднего края. последнего и оканчивающиеся в septum perinae-ale, где они переплетаются с волокнами т. transversus perinaei prof, и-т. bulbo-cavernosus у мужчин, а у женщин—с т. constrictor cuiinip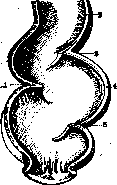
Рисунок 8.Valvulae recti: l-средняя—Kohlrausch'a;
5—valvula inf. (По Tes-tut.) 2) m. sphincter ani int.—располагается у нижнего отрезка П. к., несколько выше наружного сфинктера; 3) m. sphincter ani tertius—лежит выше внутреннего сфинктера; описан впервые Нелатоном(КеШюп). Как m. sphincter ani int., так и m. sphincter tertius представляют софой лишь утолщение слоя циркулярных волокон мышечного слоя П. к., в отличие от наружного сфинктера, к-рый является поперечнополосатой мышцей. Стенки П. к. состоят из трех слоев: 1) tunica adventitia и местами tunica serosa, 2) tunica muscularis и 3) tunica mucosa. Как было уже указано, П. к. покрыта брюшиной лишь до половины своей длины (приблизительно до уровня S iv) на передней поверхности и очень незначительно по бокам; в остальных местах она имеет соединительнотканный покров (adventitia). — Tunica muscu lar is состоит из двух слоев: наружного продольного и внутреннего циркулярного. Продольная мускулатура образует вокруг П. к. толстый слой, волокна которого местами переплетаются с волокнами циркулярных мышц, а-в нижнем отделе подходят к цняП?олстКоТйкЬИшкиГз- m-levatoranLНесколько valvula sup.; 4—-rectum; выше последнего сзади к продольному мышечному слою П. к. подходит т. recto-coccygeus (иногда парный), начинающийся от Соц—ш. Спереди продольная мускулатура П. к. у мужчин соединяется с пуч-.ком мышц, идущих к капсуле предстательной железы и к заднему краю trig, urogenitci-le, а у женщин -«— к наружному продольному •слою мышц матки (сзади) (mm. recto-uterini) и к задней стенке влагалища. С <ббков и сверху к стенке П. к. у мужчин подходят mm. recto-vesi-cales—пучки мышечных волокон от мочевого пузыря, а у женщин— мышечные волокна, лежащие в plicae recto - utc-rinae. Циркулярный мышечный слой образует вокруг анального отверстия утолщение в 1—2 см высотой, носящее название внутреннего сфинктера, а несколько выше— сантиметров на 6—7 над задним проходом— еще одно утолщение (m. sphincter ani tertius), к-рому соответствует упомянутая Коль-раушовская складка.—Tunica mucosa не имеет ворсинок и покрыта однослойным цилиндрическим эпителием с многочисленными бокаловидными клетками. Там же, где появляются columnae rectales, цилиндрический эпителий постепенно переходит в многослойный плоский,' в области анального отверстия пигменти-
Рисунок 9. Анальная часть прямой кишки: 1—кожа; 2— valvula se-milunaris; 3—край anus'a; 4— пакет гемороидальных вен; 5— columna Morgagni.
рованный.—Слизистая П.к. образует ряд полулунных складок, к-рые носят название plicae transversales recti. Их обычно бывает три, причем средняя (plica Kohlrausch'a) (рис. 8), расположенная на 6—7 см выше заднего про-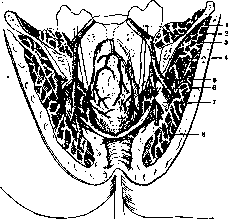
Рисунок 10. Вид прямой кишки с тазовыми сосудами: 1—ureter dex.; 2—m.'ilio-psoas; 3—m. glutaeus med.; 4—a. hypogastrica; 5—a. glutaea sup.; 6—a. haemorrhoidalis med.; 7— n. ischiadicus; S—m. glutaeus max. (По Corning'y.)
хода, выражена особенно отчетливо (см. выше). Имеющиеся еще на слизистой П.к. продольные складки являются очень непостоянными и исчезают при растяжении стенок кишки. Только в анальной части они более постоянны и мелки; у основания их заложены мышцы (образующие columnae rectales). Углубления между этими складками носят название sinus rectales Morgagni (рис. 9). Артерии П. к. относятся к четырем системам: 1) a. mesenterica inf., 2) a. hypogastrica, 3) a. pudenda int. и 4) a. sacra-lis media. Самой крупной артерией П. к. является a. haemorrhoidalis sup., которая является продолжением нижней брыжеечной артерии и идет вдоль основания mesocoli sigmoidei до верхнего отдела recti, где делится на две ветви—правую и левую (рис. 10— 12). Артерия лежит под фасцией на tunica muscularis recti, где разветвления правой и левой ее ветвей анастомозируют между собой, проникая далее в tunica mucosa. Здесь они образуют густое подслизистое сплетение, также анастомозирующее с разветвлениями других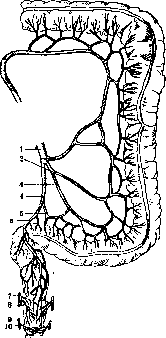
Рисунок II. Сосуды S-romanum и прямой кишки: 1— a. mesenterica sup.; 2—а. со-lica sin.; 3—a. sig-moidea; 4 и в—a.haemorrhoidalis sup.; 5—a. sigmoidea ima; 7—a. hypogastrica; 8— a- haemorrhoidalis med.; 9— a. pudendainf.; 10—a. haemorrhoidalis inf.
артерий П. к. Средние отделы П. к. (гл. обр. .боковая и передняя стенки) снабжаются посредством двух аа. haemorrhoidalesnnediae, являющихся ветвями a. hypogastricae. Так же как и разветвления предыдущей артерии ветви ее образуют два сплетения—одно на мышечной оболочке, другое в под слизистом слое. При помощи своих ветвей система аа. haemorrhoidales mediae сообщается с артериальной системой предстательной железы, семенных пузырьков , и мочевого пузыря. Нижние отделы П. к. снабжаются нижними гемороидальными артериями. Последние являются ветвями a. pudendae int. и раз-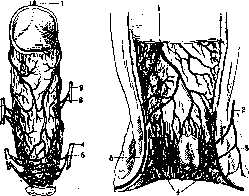
Рисунок 12. Рисунок 13.
Рис'12. Артерии прямой кишки спереди: 1—а. haemorrhoidalis sup.; 2—a. hypogastrica; 3—а. haemorrhoidalis mjd.; 4—a. pudenda int.; 5—a. haemorrhoidalis inf. Рисунок 13. Вены прямой кишки: 1—v. haemorrhoidalis sup.; 2—v. haemorrhoidalis med.; 3—colum-na rectalis; 4— vv. haemorrhoidales inf.; 5—венозный узел. ветвляются в анальной области. Вверху они анастомозируют со сплетениями аа. haemorrhoidales mediae. Задняя стенка П. к. получает веточки от a. sacralis media. Ветви эти принимают, как и другие артерии recti,участие в образовании мышечного и под слизистого сплетений. Вены (рис. 13) образуют вокруг прямой кишки три сплетения—под слизистое (plexus haemorrhoidalis int.), подфасциальное (pi. haemorrhoidalis ext.) и подкожное (pi. subcutaneus ani). Отдельные сплетения анастомозируют между ссь бой и вливаются в верхнюю и средние геморои-дальныевены, к-рые соответствуют одноименным артериям. V. haemorrhoidalis sup. вливается в нижнюю брыжеечную вену и относится к системе v. portae. Vv. haemorrhoidales mediae вливаются в v. hypogastrica и относятся к системе нижней полой вены. Подкожное сплетение (pi. subcutaneus ani) расположено в области наружного сфинктера заднего прохода и вливается в vv. haemorrhoidales inf. (система v. pudendae int.). Следует еще добавить, что от задней поверхности П. к. отходят небольшие ветки, ана-стомозирующие с крестцовым венозным сплетением. Кроме того pi. haemorrhoidalis ext. анастомозирует с венами пузыря, предстательной железы и семенных пузырьков. Существует связь между венами П. к. и венами отдаленных областей тела. В частности известны анастомозы с поясничными, почечными, парной и непарной венами (Вишневский). Лимф, с о с у д ы П. к. лежат периваску-лярно и так же, как и вены, образуют три сплетения: одно—наиболее развитое—расположено в подслизистом слое, другое—в мышечной обо- лочке и третье—в области наружного сфинктера под ксжей. Лимфа от стенок П. к. течет по направлению к брыжеечным железам и вдоль средней гемороидальной артерии к Igl. hypogastricae; только лимфа кожной части ani вливается в наружные лимф, железы (lgl. in-gui-nales). Лимфатические сосуды тазового отдела П. к. и слизистой оболочки анальной части вливаются в Igl. ano-rectales (числом 5—7). Эти железы расположены под фасцией в нижней части p. pelvinae recti. Отсюда ток лимфы направляется к верхним гемороидальным лимф. железам, которые расположены на границе с S-romanum позади от П. к. Нервы П. к. относятся отчасти к симпат. системе, отчасти же выходят из крестцового сплетения. Различают три сплетения: 1) pi. haemorrhoidalis sup., расположенный в верхней части П. к. и образованный за счет симпат. ветвей, отходящих от pi. mesentericus inf.; ветви эти сопровождают a.haemorrhoidalissup.; 2) рг. haemorrhoidalis medius, расположенный по бокам от П. к.; он следует ходу a. haemorrhoidalis mediae и образован ветвями, отходящими от pi. hypogastricus и II, III и IV сакральных нервов; 3) pi. haemorrhoidalis inf., расположенный в анальной области и образованный гл. обр. ветвями п. pudendis, которые сопровождают нижнюю гемороидальную артерию (иннервируют наружный сфинктер заднего прохода и кожу в его области)., Два верхних сплетения П. к. (pi. haemorrhoidalis sup. и pi. haemorrhoidalis medius) анастомозируют между собой. Кроме того к П. к. идут еще веточки от крестцового парасимпатического нерва (п. pelvicus). Различают два типа сплетений— широко- и мелкопетлистое. В последнем случае нервных ганглиев меньше. Кроме того в одних случаях наблюдается преобладание ветвей симпатического нерва, в других-—ветвей от П. pelvicus. Ф. Валы:ер. Физиология П. к.—см. Дефекация. II. Методы исследования заднего прохода и прямой кишки. Основными методами исследования заднего прохода и П. к. являются ощупывание и осмотр заднего прохода и полости П. к. и анализ формы и вида каловых масс (см. Испражнения). Самым важным является физ. исследование заднего прохода и П. к., без к-рого от врача не должен уйти ни один б-ной, жалующийся на расстройства функций заднего прохода и П. к. Объективное исследование производится при хорошем освещении и начинается осмотром заднего прохода. Осмотр лучше всего производить в коленно-локтевом положении б-ного—ощупываются и раздвигаются ягодицы, расправляются складки заднего прохода. Исследование можно производить также в положении на левом боку. После осмотра заднего прохода исследуется пальцем прямая кишка (см. Предстательная железа, рис. 6—8). При этом надевают либо резиновую перчатку либо напальчник с манжеткой. Конец резинового пальца и зад- * ний проход обильно смазывают вазелином. Палец вводится в задний проход медленными сверлящими движениями, на момент останавливается в области сфинктера и затем при глубоком дыхании больного продвигается в П. к. Пальцем систематически ощупываются передняя, боковые и задняя стенки П. к^ на доступную высоту и стенки таза. Этим йсследоват ни ем устанавливаются ширина ампулы, осо- 6Й9 бенности ее слизистой оболочки, ее смещае-мость, язвенные процессы, опухоли, сужения. При опухолях иногда можно определить их величину и протяжение в высоту и ширину, их подвижность, смещаемость. Для полноты результатов приходится исследовать б-ных в разных положениях:в положении на боку недостаточно обследуется передняя стенка, в коленно-лок-тевом—трудно достигаются верхние отделы П. к.; в положении на корточках при натужи-вании высоко расположенные опухоли снижаются и могут сделаться доступными пальцу. Делу часто помогает бимануальное исследование в гинекологическом положении. Ценность исследования пальцем велика, но оно ограничено высотой в 9—10 см. Более точные данные получаются при осмотре слизистой П.к.,нижний отдел к-рой осматривался в прежнее время при введении различных зеркал (см. Зеркала медицинские), в наст, время почти вытесненные ректоскопом (см. Ректоскопия)^ Иногда применяется рентген, исследование,' но в общем в определении заболеваний прямой кишки роль его ограничена. III. Патология прямой кишки. Врожденные уродства заднего прохода и П. к. наблюдаются в виде полного отсутствия заднепроходного отверстия или выхода П. к. и в виде сужения последней. Врожденное отсутствие заднего прох одa (atresia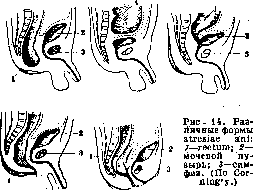
ani)n выхода П. к. (atresia recti) (рис. 14) возникает в результате нарушения эмбрионального развития. Эти уродства могут осложняться еще ненормальными сообщениями П. к. с соседними полыми органами, напр. с мочевым пузырем, с мочеиспускательным каналом у мужчин и с влагалищем у женшин, либо образованием от прямой кишки особых полых ходов, открывающихся отверстиями или оканчивающихся слепо на промежности, на мошонке, на протяжении полового члена у мужчин или во входе во влагалище у женщин. Все эти уродства делятся на 3 группы (Stieda). I. Atresia ani, s. recti, simplex: a) atresia ani simplex—отверстие заднего прохода отсутствует, а слепой конец П. к. достигает наружных покровов; б) atresia recti simplex—отверстие заднего прохода существует и ведет в короткий слепой канал, слепой же конец П. к. достигает последнего, но не открывается в него; в) atresia ani et recti— заднепроходное отверстие отсутствует и слепой конец П. к. лежит б. или м. высоко. II. Atresia ani, s. recti, complicata cum communicationibus: a) atresia ani et communicatio" recti cum vagina— сообщение между П. к. и влагалищем у жен-
щин; б) atresia ani et communicatio recti cum vesica urinaria—сообщение между П. к. и мочевым пузырем у* мужчин; в) atresia ani et communicatio recti cum parte prostatica urethrae— сообщение между П. к. и простатической частью уретры. III. Atresia ani, s. recti, complicata cum fistulis: a) atresia ani cum fistula perinaeali— идущий от слепого конца П. к. ход открывается В области шва промежности; б) atresia ani cum fistula scrotali-—идущий от П. к. ход открывается на шве мошонки; в) atresia ani cum fistula suburethrali—идущий от П. к. ход открывается на шве полового члена; г) atresia ani cum fistula vestibulari-—-идущий от П. к. ход открывается в преддверии влагалища. На 6 000— 15 000 новорожденных приходится 1 случай закрытия заднего прохода. Описанные уродства рассматриваются как результат задержки в эмбриональном развитии в периоде деления и диференциации клоаки (см.). По Франку(Ргапк), часть этих уродств представляет чистую задержку в развитии, часть их возникает вторично вследствие заращения существовавших в эмбриональном периоде отверстий, часть же образуется в результате комбинации этих двух процессов. Особый спор вызывают атрезии, осложненные фистулами. Франк рассматривает эти ходы и свищи как остатки необлитерирован-ной бороздки Рейхеля (Reichel); Штида (Stieda) считает их пат. образованиями. Клиника. Если при atresia ani, s. recti П. к. сообщается широко с влагалищем или с преддверием влагалища, то фекальные массы выделяются наружу и такие дети могут продолжать жить. При сообщении П. к. с мочевым пузырем моча выделяется с меконием. Дальнейшее поступление в мочевой пузырь содержимого кишок ведет к развитию цистита, от которого дети погибают. При сообщении П. к. с уретрой содержимое кишки выделяется с трудом и самое сообщение может закрываться. При полной атрезии заднего прохода или П. к. в короткое время после рождения развиваются тяжелые симптомы непроходимости кишечника. Меконий вследствие проглатывания бактерий подвергается разложению и развивающиеся газы сильно растягивают кишечник, отчего живот резко вздувается и принимает шарообразную форму. Вследствие поднятия кверху диафрагмы затрудняется дыхание и появляется цианоз. Появляется рвота, которой выбрасывается сначала принятая пища, а позднее меконий. Возникают судороги, икота, охлаждение тела; через 4—6 дней, иногда позже (до 13 дней), наступает смерть при явлениях коляпса и перитонита (при разрыве кишок). Наружные свищевые ходы (см. III группа) часто очень узки, иногда кончаются слепо, почему при них обычно также развивается непроходимость. В литературе впрочем описаны случаи, в которых они были достаточно проходимы и дети продолжали жить. Лечение должно быть предпринято до развития метеоризма и цианоза. Статистика показывает, что операция в первый и во второй день дает менее благоприятные результаты, чем операция, произведенная на 3-й день. Операции должны предшествовать -точное исследование и изучение анат. отношений: при полном отсутствии П. к. размеры таза малы, при низком положении слепого мешка П. к. отмечается зыбление в области заднего прохода, а при крике ребенка эта область выбухает и напрягается:' При выделении с мочей мекония в мочевой пузырь вводится катетер; тогда при пузырном, сообщении моча будет содержать меконий, при уретральном она будет прозрачной. Операция наиболее проста при atresia ani simplexi Закрывающая anus перепонка может состоять из слоя эпителия, и тогда можно ее просто разорвать пальцем или корнцангом. Если закрывающая перепонка представляет соединительнотканную мембрану, ее можно рассечь и края срезать кругом ножницами (proctotomia). При более толстом слое во избежание рубцевания необходимо создать отверстие, покрытое слизистой оболочкой и кожей (proctoplastica). В положении для камнесечения проводится разрез по средней линии от середины промежности до верхушки копчика. Проникают вглубь до слепого конца П. к, через стенку к-рой просвечивает меконий. Кишка выделяется настолько, чтобы можно было ее оттянуть до уровня кожи. Стенка кишки фиксируется в углах раны шелковыми швами и слепой мешок вскрывается в направлении раны. Края разреза кишки сшиваются с краями кожи по всей периферии. При высоком положении слепого мешка П. к. рекомендуется резециро- ; вать копчик (Anders), а при очень высоком—и часть крестца (по Kraske), причем для облегче- , ния низведения кишки вскрывается брюшина. В случае невозможности добраться до мешка , прямой кишки снизу производится чревосечение в положении Тренделенбурга (Trendelen-burg). Слепой мешок прямой кишки выделяется на протяжении 7—8 см и после раздвигания тазового дна низводится на промежность. При тяжелом состоянии ребенка с раздутыми газом петлями кишок устраивается anus praeter- . naturalis в левой подвздошной области. В течение нескольких мес. после этого слепой мешок , настолько опускается, что его без труда удается выделить снизу и вшить на промежности. При сообщении П. к. с мочевым пузырем, мочеиспускательным канал ом, и с влагалищем необходимо не только создать задний проход на нормальном месте, но и устранить сооб- , щение. Отверстие во влагалище можно оставить \ и закрыть вторично, но лучше произвести всю операцию в один сеанс. При сообщении с урет- ; рой в последнюю вводится зонд и при выделении слепого мешка П. к. необходимо найти , тяж, содержащий свищевой ход, и перерезать его между двумя лигатурами, после чего мешок делается подвижным. Иногда приходится ; вскрывать брюшину. Если сообщение с урет- , рой широко, оно зашивается до низведения И. к. на промежность. При сообщении П. к. с мочевым пузырем операция начинается ла- , паротомией, а затем производится выделение П. к. и уничтожается сообщение с мочевым пу- . зырем, после чего выделенный мешок кишки низводится на промежность. При наружных свищах можно ограничиться рассечением свищевого хода,слизистая оболочка к-рого удаляется, и по низведении и укреплении слепого мешка И. к. на нормальном месте канал от свищевого хода зашивается. Отдаленные результаты этих операций при гладком послеоперационном течении в общем благоприятны, т.к. вновь созданный задний проход в состоянии задерживать кал. Исходы операций приведены в статистиках :Курлинга, Крипеа и Андерса (Curling, Cripps, Anders), из которых каждая обнимает 100 оперированных случаев. Смертность у Курлинга (I860)—47%, у Крипоа (1882)—50%, у Андерса (189'3)—37%. Врожденные сужения П. к. наблюдаются редко и рассматриваются как не вполце развитые атрезии. Это либо перепончатые либо цилиндрические сужения на большем или меньшем протяжении. Перепончатые сужения обычно лежат в области ампулярного конца partis sphinctericae; сужения при этом либо циркулярные с узким отверстием в центре ли-. бо клапанообразные. Перепонки представляют складки слизистой оболочки, в основании к-рых могут проходить гипертрофированные круговые мышечные волокна. Перепончатые сужения устраняются эндоректальными операциями, причем перепонки либо рассекаются либо на них накладываются раздавливающие инструменты. При сильных цилиндрич. сужениях может потребоваться резекция П. к. Функциональные нарушения. Анестезия и гипестезия заднего прохода и прямой кишки чаще всего имеют в основе своей органические заболевания спинного мозга (табес, миелит и т. д.). Вследствие ослабления и потери чувствительности в нижнем отделе прямой кишки могут наступать, с одной стороны, непроизвольные отхождения кала, с другой — определенные формы копростаза. В результате этого стаза возникают чувство давления на мочевой пузырь, тяжесть в теле, потеря апетита, сердцебиение, общее недомогание, появляются проктиты с отхождением слизи и т. д.—Лечение должно быть направлено прежде всего к восстановлению чувства позыва" на низ. Б-ные каждый день в определенный час.должны посещать клозет и пытаться производить акт дефекации, что приучает к ощущению позыва на 'низ. Вибрационный массаж и фарадизация улучшают чувствительность П.к. Освобождение П. к. от каловых масс достигается при помощи малых глицериновых клистиров и жидкого парафина (по 3—4 столовых ложки в день per os).—Гиперестезия и парестезии заднего прохода и П.к.проявляются чувством позыва на низ при пустой кишке,чувством инородного тела в ней/чувством тягостной полноты и недостаточного опорожнения, иногда жгучими, сверлящими, колющими, стучащими ощущениями: в Ц. к. При высоких степенях гиперезте-* зии наблюдаются боли, отдающие в ягодицы, в промежность, в бедра. В области сфинктера бывают болезненные спастические состояния. Источником гиперестезии и парестезии служат органические изменения в П. к. (проктиты, трещины), изменения в соседних органах (увеличение предстательной железы, камни уретры, гинекологические заболевания и т. д.), фнкц. неврозы (истерия). (Чисто неврогенные гиперестезии и парестезии устанавливаются путем исключения органических заболеваний.)— Лечение прежде всего должно быть направлено на правильное и полное опорожнение П.к., так как даже при ничтожных остатках кала в ней б-ные испытывают тягостные позывы на низ. Поэтому после акта дефекации рекомендуется промывать П. к. тепловатой водой или теплым настоем ромашки. Хорошо влияют небольшие теплые масляные клизмы, сидячие души, диатермия с ректальным электродом. При сильном спазме сфинктера полезно ручное растяжение его. Против тягостныхтабетических кризов рекомендуются эпидуральные впрыскивания 1—: 3 см3 10%-ного раствора кокаин-адреналина в 5—15 см3 физиол. раствора. Гипотония и атония заднего прохода и П. к. проявляются ослаблением тонуса сфин- ктеров и мышечной оболочки ампулы. При гипотонии и атонии сфинктеров наблюдается недержание гл. обр. жидкого кала, тогда как твердый кал б. или м. задерживается. При атонии отверстие заднего прохода зияет, при гипотонии оно закрыто, но вводимый в задний проход палец либо не встречает сопротивления либо встречает слабое сопротивление. Гипотония и атония сфинктеров могут временно возникать при псих, нарушениях (страх) и при нарушении сознания (кома). При заболеваниях спинного мозга к гипотонии и атонии ведут чаще всего процессы в сакральном отделе его (повреждения, опухоли, миелиты и т. д.). Болезненные процессы в самой П. к. также могут обусловливать зияние заднего прохода (хрон. проктиты). Потеря тонуса в ампуле наступает при заболеваниях спинного мозга, при перитонеаль-ных воспалительных процессах в малом тазу, вследствие растяжения ее застоявшимся калом. Лечение тяжелых форм гипотонии и атонии не имеет успеха, если основная болезнь продолжает существовать. Применение разных пелотов, специальных повязок, тщательная чистота в области заднего прохода могут сделать существование этих б-ных до известной степени сносным. При атонии и гипотонии ампулы надо заботиться об устранении копростаза и проктитов. Гипертония наблюдается со стороны сфинктеров-и со стороны ампулы. При гипертонии сфинктеров имеет место болезненное их сокращение, связанное с ощущением позыва на низ (тенезмы). Фнкц. спазм сфинктеров наблюдается редко, чаще он является симптомом при эрозиях, трещинах, воспалительных процессах в pars sphincterica и в шейке ампулы, иногда при заболевании предстательной железы, женских половых органов, при низко сидящих камнях мочеточников и т. д. Спазм ампулы обычно сочетается со спастическим состоянием сигмовидной и нисходящей кишки. Лечение должно быть направлено на устранение основного заболевания. Против спазма сфинктеров применяется тепло как снаружи (теплые души, сидячие ванны, грелки и т. д.), так и изнутри (небольшие теплые масляные клизмы). Иногда показано растяжение сфинктеров. При наличии проктита Штраус (Strauss)" рекомендует большие палочки из Butyrum Cacao (20,0) с лекарственными веществами, которые действуют в то же время как масляные микроклизмы. Инородные тела П. к. проникают в нее либо из кишечника, когда их проглатывают, либо снизу через задний проход,в к-рый они вводятся преднамеренно или попадают случайно. Глад-юте и небольшие проглоченные инородные тела (монеты, пуговицы и т. д.) обычно проходят П. к. и выделяются наружу, тела же'с острыми шипами или крючками (куски кости, протезы, гвозди и т. д.) могут застревать в ней и причинять различные повреждения. Но и крупные предметы могут отходить через П. к. и сообщаются случаи отхождения столовых вилок, ложек и т. п. Через задний проход инородные тела попадают в прямую кишку: 1) при падении промежностью на какой-либо выступающий предмет (кусок или корень дерева, ножка стула и т. д.), 2) при мастурбации, 3) вводятся насильственно другими лицами в состоянии опьянения или с целью озорства (бутылки, стаканы от вина), 4) вводятся больными с целью вызвать стул (стеариновые свечи, бужи), 5) ускользающие клистирные наконечники. Попавшие сни- зу инородные тела удерживаются в ампуле и не могут отойти вследствие сокращения сфинктера или продвижения вверх. Повреждения заднего прохода и П. к. происходят: 1. Во время промежностных и влагалищных операций. 2. Во время родов при длительном стоянии головки в выходе таза может наступить омертвение стенки П.к. с различными последствиями (флегмоны, свищи). 3. При инородных телах. 4. У детей при раздроблении вводимых в П. к. термометров, равно как осколками фарфорового судна, на к-рое сажают детей. 5. При неосторожном введении твердых клистирных наконечников. 6. Описаны случаи повреждения П. к. при ректоскопии. 7. Наблюдались случаи разрыва П. к. или, скорее, вышележащих частей толстой кишки от вхождения в нее сжатого воздуха или газа; описаны множественные разрывы. Происходят они, когда из шалости или со злым умыслом в задний проход вводится наконечник от аппарата со сжатым воздухом или газом. Но введение в задний проход наконечника не обязательно, т. к. выбрасываемый под большим давлением воздух даже с расстояния 10—20 см может проникнуть через задний проход в прямую кишку и вызвать повреждение. В случае разрыва кишки воздух скопляется в брюшной полости, в клетчатке таза И даже под кожей. Внезапная боль, сильное вздутие живота, подкожная эмфизема, шок и перитонит — основные симптомы. Проколом живота выводится воздух и устраняется шок, затем производится лапарото-мия и разрыв кишки зашивается. 8. Самопроизвольные разрывы П. к. наблюдаются гл. обр. у лиц, страдающих выпадением ее, но описаны случаи разрыва видимо здоровой кишки. В литературе описано до 20 случаев самопроизвольного разрыва П. к. (Reichle-Tietze). Разрывы возникают при напряжении брюшного пресса, при поднятии тяжестей, при падении. Разрывается всегда передняя стенка П. к., чаще в поперечном, реже в продольном направлении, на высоте 5—7 см от заднего прохода (уровень брюшинного мешка). Длина разрыва 2,5—10 см. Выпадающие через него и далее через задний проход петли тонких кишок образуют иногда огромный конгломерат. Когда П. к. выпадает, механизм ее разрыва легко понятен. Труднее объяснить разрыв здоровой кишки. По Зауербруху (Sauerbruch), такой разрыв происходит, когда существуют 1) сильное наполнение кишки, 2) закрытие входа и выхода из нее, 3) давление на живот. Кишка при этом разрывается вследствие сильного растяжения. По ByHre(Bunge), при внезапном повышении внутрибрюшного -давления передняя стенка П. к. прогибается и попадает в щель между краями поднимателя заднего прохода,об-разуя мешок. Если давление внутри мешка .выше, чем снаружи, происходит разрыв его. Теория эта не объясняет высоко расположенных разрывов, исключающих возможность внедрения стенки кишки в щель поднимателя заднего прохода (Heineke). Во всех случаях разрыва П. к. с выпадением петель тонких кишок требуются лапаротомия в положении Тренд ел ен-бурга, отсечение выпавших петель кишок, восстановление непрерывности кишечника, удаление через задний проход выпавших петель, зашивание разрыва прямой кишки и закрытие брюшной полости. 9. При переломах тазбвых костей, вызываемых тяжелой травмой (переезд экипажем, обвал 60 ft земли, сдавление буферами вагона), наблюдаются отрывы П. к. от заднего прохода. Оторванную кишку надо стремиться пришить на нормальном месте и путем дополнительных разрезов создать благоприятные условия для стока отделяемого. 10. Особого внимания заслуживают повреждения П. к. при падении промежностью или задним проходом на различные длинные выступающие предметы (металлические и деревянные части решбток, части частокола, подпорки для деревьев, пни и корни деревьев, грабли, вилы, ручные палки, штыки, рога коровы и т. д.). Предметы проникают в П. к. либо через задний проход либо через соседние части тела: промежность, мошонку, ягодицы, влагалище. Раны часто имеют форму Каналов, но могут быть развороченными. Обычно они загрязнены, содержат обломки предметов, куски одежды, кал и т. д. В зависимости от хода ранящего предмета или при отклонении его из полости П. к. могут повреждаться мочеиспускательный канал, мочевой пузырь, мочеточники, брюшная полость и внутренние органы. Ранящие предметы часто выскальзывают обратно, иногда же остаются в теле. Маделунг (Madelung) собрал (1925) из литературы 276 подобных повреждений заднего прохода и П. к. Задний проход служил путем для ранящего предмета в 166 ел. 11. Огнестрельные ранения заднего прохода и П. к. в мирное время наблюдаются редко, на; войне Ж) довольно часто. П. к. окружена костями таза и граничит со многими органами, почему огнестрельные ранения ее' часто комбинируются с раздроблением костей таза, с ранением мочевого пузыря и мочеиспускательного канала, с ранением петель кишок и т. д. Ткани ранятся не только пулями и снарядами, но и осколками костей, благодаря чему раны нередко оказываются сильно размозженными и развороченными. Часто повреждаются крупные кровеносные сосуды, важные нервы, мышцы, и сами раны бывают выполнены осколками костей, обрывками мышц, сгустками крови, калом, мочой. Все это быстро инфицируется, разлагается, и многие из этих раненых погибают несмотря на своевременную подачу хир. помощи. Клиника и диагноз огнестрельных ранений заднего прохода и П. к. мало чем отличаются от клиники и распознавания повреждений при падении на острые предметы (см. ниже). Надо указать, что при узких огнестрельных ранах установить повреждение П. к. труднее, нежели при больших, широких и развороченных ранах. Иногда можно говорить вообще о ранении нижней части живота и только при лапа-ратомии обнаруживается повреждение П. к. Клиника. Неосложнзнные повреждения редко ведут к шоку и коляпсу. Неспосредствен-но вслед за повреждением б-ные чувствуют острую, режущую и жгучую боль в заднем проходе и в П. к. Иногда появляется тошнота, рвота, позыв на низ и тенезмы. При проникновении ранящего предмета через задний проход кровотечение бывает редко, чаще оно наблюдается при ранении через промежность и ягодицы. Жом обычно расслабляется, но даже при его повреждении может не быть длительного недержания кала и газов. В периректальной клетчатке могут развиваться флегмоны и гнойники. Остающиеся в раневых каналах инородные тела (части ранящих предметов, куски одежды и т. д.) задерживают заживление. При осложнении ранением мочевого пузыря шок и коляпс наблюдаются чаще. Боли локализуются в области мочевого пузыря, лона, пупка и выше. Иногда бывают частые позывы на мочеиспускание, иногда мочеиспускание отсутствует и введенный в пузырь катетер обнаруживает-лишь небольшое количество кровянистой мочи,. либо же с мочой выводятся кал и газы. При ранении внутрибрюшной части мочевого пузыря моча выделяется в брюшную полость и развиваются явления перитонита, при ранении подбрюшинной его части моча инфильтрирует-клетчатку таза, и могут возникать предпузыр-ные флегмоны и абсцесы. Из заднего прохода и из раневых каналов выделяется моча. В нек-рых случаях ранящий предмет, проникший в брюшную полость, оставляет кишечник неповрежденным, но в громадном большинстве случаев перитониты тем не менее развиваются. На 103 случая, осложненных повреждением брюшины,. перитонит имел место в 84 случаях (Madelung). На 103 случая смерть наступила в 60 случаях,, выздоровело 43 (Madelung). Диагноз. В каждом случае необходимо установить направление и глубину раневого канала, установить, какие органы повреждены, остались ли в раневом канале или в органах инородные тела и т. д. В случае вытекания мочи из П. к. или из раневого канала делается очевидным ранение мочевого пузыря, но остается решить, прошел ли ранящий предмет-через мочевой пузырь в брюшную полость. Исследуя П. канальцем, можно определить место ранения, размеры раны, выпадение кишок через рану, ранение мочевого пузыря. В мочевой пузырь вводится металлический катетер, с помощью к-рого можно установить ранение уретры. Цистоскопия в первое время не-показана, так как наполнение мочевого ттузы-ря может повести к разрыву образовавшихся склеек в области его раны. В трудных случаях для решения вопроса о повреждении внутрен-; них органов требуется чревосечение. Лечение. Всякие случайные ранения вовремя операций, разрывы во время родов, повреждения у детей (см. выше) и проч. должнье быть тут же зашиты при тщательном гемостазе. При остальных перечисленных повреждениях и ранениях необходимо прежде всего принять меры к предупреждению распространения инфекции. При повреждении ниже подни-мателя заднего прохода часто приходится ограничиваться остановкой кровотечения, очисткой раны и рыхлой тампонадой. При узких огнестрельных ранениях подбрюшинного отдела П. к., не осложненных ранением других органов, иногда возможно выжидательное отношение. Если имеется кровотечение из П. к., необходимо остановить его безотлагательно. Для' доступа к кровоточащим сосудам в одних случаях достаточно.растянуть сфинктер, в других приходится рассекать его сзади, либо расширить раневые ходы. При широких развороченных ранах и ранах с застрявшими в них инородными телами применяются раскрытие ниш,. удаление инородных тел и далее общепринятые хир. мероприятия. Для доступа к болёе-высоким ранениям подбрюшинного отдела П. к. рекомендуются задние способы обнажения П. к. с иссечением копчика,—одного или с частью крестца. При ранении внутрибрюшин-ной части П. к. требуется чревосечение. В случаях обширных разрывов П. к. и размозже-ния окружающих тканей целесообразно отвести от раны каловые массы путем наложения проти- ■«07, воестественного подвздошного заднего прохода. ..Лечение ранений П. к., осложненных повреждением мочевого пузыря, представляет трудную задачу. Иногда в этих случаях допустимо ^выжидательное отношение. Технически задача облегчается, когда ранены внутрибрюшинные 'части мочевого пузыря и П. к., к-рые зашиваются при чревосечении. При ранении под-брюшинных их отделов, когда клетчатка таза инфильтрируется и мочой и калом, положение сложнее. Помимо обнажения П. к. и зашивания-места ее ранения в этих случаях необходимо вскрыть предпузырное пространство,. .заложить в него дренажи, вскрыть мочевой ;пузырь, удалить из него имеющиеся инородные •тела, зашить место ранения изнутри и установить сифон для отведения мочи. При этом может потребоваться и наложение противоестественного заднего прохода. Если несмотря на все принятые меры устанавливаются пузырно-:прямокишечные свищи, они устраняются оперативно только по окончании их рубцевания: сущность операций—в разделении сросшихся краев П. к. и мочевого пузыря и в заши-гоании отдельно отверстий в каждом органе. .Для зашивания этих свищей пользуются несколькими путями: 1) череспузырный путь '{Kielleuthner), 2) промежностный путь, при ;к-ром П. к. и мочевой пузырь разделяются со •стороны промежности, 3) парасакральный путь '(Bisping), 4) через разрез задней стенки П. к., -так называемый задний способ с иссечением копчика (Arndt). • Трещины заднего прохода (fissura ani) представляют открытую, узкую, длиною около 1 см расщелину, лежащую в продольном направлении в области заднепроходного отверстия или в pars sphincterica. Локализуются они обычно в заднем квадранте заднего прохода, в ампуле же наблюдаются крайне редко. Трещины делятся на наружные и внутренние. Первые доступны зрению, особенно если раздвинуть складки заднего прохода, вторые можно .обнаружить только при исследовании пальнем'и, при эндоскопии. Развиваются они часто на почве гемороя (Quenu, Hartmann), ноча--ще из надрывов слизистой оболочки, возникающих при прохождении твердого кала; известны трещины на почве гонореи, tbc и сифи-.лиса П. к. У женщин трещины бывают чаще, чем у мужчин, наблюдаются и у детей, особенно в первые годы жизни.—К л и н и к а. Главный ■ симптом—боль как во время дефекации, так и непосредственно после нее. Боль жгучая и режущая, зависит от раздражения обнаженных в дне трещины нервных окончаний. Боль может отдавать в половые органы, в мочевой пузырь, в крестец, в бедра. Может наступить задержание мочи. В тяжелых случаях боль может держаться по целым днЯхМ и ночам, лишая б-ных сна. Из страха перед болями во время дефекации больные стараются задерживать стул, кал уплотняется и при прохождении растягивает и надрывает трещины, препятствуя их за-. живлению. Трещины заднего прохоца могут явиться местом вхождения инфекции с последующим развитием пара- и перипроктита.— Диагноз. При подозрении на трещину больной исследуется в коленно-локтевом поло-: жении или в положении для камнесечения зрением и пальцем. При наличности боли и спазма сфинктера рекомендуется вводить раствор новокаина. Трещина прощупывается пальцем в форме шероховатости или жесткости, лежа- щей глубже поверхности слизистой оболочки. Можно также осмотреть это место зеркалом или ректоскопом. Лечение. Рекомендуется назначать пищу, не дающую много шлаков, и задерживать стул на 3—4 дня приемами настойки опия, после чего приемом касторового масла внутрь и введением 50—100 см3 теплого масла в П. к. при помощи хорошо смазанного вазелином мягкого катетера стараться безболезненно освобождать кишечник. При очень болезненной дефекации за нек-рое время до нее закладываются в задний проход ватные тампоны, смоченные 10%-ным раствором кокаина. Акт дефекации рекомендуется совершать над ночным горшком с горячей водойдюсле дефекации совершать тщательный туалет и вводить свечи с опием или с белладонной. Мёстно трещины смазываются 5-*—10%-ным раствором ляписа, причем для устранения болей предварительно смазываются 5—10%-ным раствором кокаина. При трещинах partis sphinctericae Штраус рекомен-г дует вводить большие палочки из Butyrum Cacao (20,0), в к-рые входят ихтиол, анестезин, белладонна. При неуспехе терап. лечения применяется хир. лечение: 1) некровавое растяжение жома пальцами (Recamier), после чего наступающий парез жома позволяет зажить-трещине 2) рассечение трещины; , 3) иссечение трещины с зашиванием раны. Воспаление П. в.—см. Проктит. Специфические воспалительные процессы заднего прохода и П. в. I. Сифилис заднего прохода и П. к. Заражение происходит: 1) при половом акте, особенно при противоестественном, 2) путем переноса инфекции загряз^ ненными пальцами и предметами обихода (губками и т. д.). У женщин первичное заражение встречается чаще, нежели у мужчин. Местом локализации первичного склероза служат кожа заднего прохода, слизистая оболочка partis sphinctericae, реже ампулы. Под влиянием существующего здесь раздражения первичный инфильтрат быстро превращается в глубокую бледносерого цвета язвенную поверхность.Припухают литмф. железы в пахах и по задней стенке П. к. Во вторичном периоде задний проход является местом широких кондилем. Они наблюдаются и в П. к., где подвергаются распаду и ведут к образованию язв. Иногда они покрывают кожу промежности,мошонки и срамных губ у женщин.Может наступить инфильтрация сфинктеров, сопровождающаяся тенезмами. В третичном стадии наблюдаются гиперпластические разрастания (папилярные и бородавчатые), изъязвления и инфильтраты. Изредка в заднем проходе или в ампуле встречаются одиночные или множественные гуммозные узлы, чаще наблюдаются разлитые поражения с изменением кровеносных сосудов в виде эн-дартериита и эндофлебита. Наиболее сильно захватывается процессом подслизистый слой, но нередко им поражаются также мышечная стенка и периректальная ткань. Вследствие распада гуммозных узелков образуются мелкие и крупные язвы, и вторичная инфекция ведет к развитию в стенке кишки и в окружающей клетчатке лимфангоитов и абсцесов. В результате этих процессов образуются плотные рубцы, ведущие к стриктурам П. к. и превращающие ее в плотную рубцовую трубку. Специфическое лечение в первичном и во в'торич-ном стадиях дает благоприятные результаты, в третичном—при рубцовых стриктурах—оно бесполезно и показано лечение хирургическое (см. ниже). II. М я г к и й шанкр (ulcus moll§) заднего прохода и прямой кишки наблюдается в общем редко. Чаще всего мягкий шанкр локализуется в заднем проходе и развивается вследствие стекания секрета из влагалища или занесения инфекции пальцами. Под влиянием вторичной инфекции ulcus molle может принимать характер разъедающей язвы с тяжелым воспалением клетчатки. III. Гонорея П. к. Исследование П. к. у б-ных гонореей обнаруживает поражение ее в 10% (Mucha), в 38% (Ваег), в 20% (Flugel). У женщин гонорея П. к. наблюдается чаще, чем у мужчин, что объясняется близостью у них половых органов к заднему проходу. Гонорея П. к. наблюдается в острой и хрон. форме. Острая форма характеризуется явлениями раздражения (зуд, жжение, боль в крестце, тенезмы) и б. или м. обильным выделением желтоватого, тягучего, дурно пахнущего секрета. Иногда на слизистой оболочке обнаруживаются экскориации и изъязвления, трещины в заднем проходе и в pars sphincterica, экзема и кондиле-мы. Хроническая форма дает в большинстве картину хронич. проктита с незначительными явлениями раздражения. В тяжелых случаях наблюдаются изъязвления, которые проникают вглубь и ведут к развитию периректальных абс-цесов, свищей и стриктур. Для установления диагноза важно бактериол. исследование. В отношении лечения рекомендуется промывание прямой кишки раствором ляписа (1 : 4 000— 1 000), марганцового калия (1 : 5 000); следует еженедельно осматривать прямую кишку с помощью зеркал и ректоскопа и, если имеют^ ся отдельные очаги, смазъюать их 2—-5%-ным раствором ляписа. По исчезновении симптомов лечение прекращается, но больной находится под наблюдением, так как возможны возвраты. В случае образования стриктур—лечение хирургическое. IV. Актиномикоз заднего прохода иП.к.— заболевание нечастое. По данным Грила (Grill) из 107 случаев актиномикоза кишечного тракта на П. к. пришлось 12 случаев. В 1910 г. Мельхиор мог собрать всего 18 случаев актиномикоза П. к. Различают первичный и вторичный актиномикоз П. к. Механизм попадания лучистого грибка в П. к. не совсем ясен. Он может заноситься в кишечник с проглатываемыми злаками, но может попадать и снизу при употреблении после акта дефекации сена и соломы (Nove-Josserand). При поражении нижнего отдела П. к. у заднего прохода появляются ограниченные, часто множественные инфильтраты и абсцесы, по вскрытии которых остаются свищи, иногда в большом числе. Края свищей подрыты, окружающая кожа свинцовой окраски, из отверстий их выступают грануляции. Процесс постепенно распространяется на клетчатку кзади, реже кпереди, напр. на кавернозные тела (Poncet). В верхнем отделе П. к. актиномикоз, инфильтрируя стенку кишки, может перейти на брюшину и петли кишок с образованием между ними абсцесов; в под-брюшинном отделе переходит на клетчатку таза, на мочевой пузырь, на переднюю стенку живота, в которой образуются инфильтраты в виде опухолей. Инфильтраты и образующиеся абсцесы вскрываются и дают свищи, из к-рых выделяется гной, а иногда и кал. При переходе на мочевой пузырь могут образовать-
Рисунок 1 о. Частичное иссечение стен-
ся пузырно-прямокишечные свищи. С клетчатки инфильтраты могут переходить на стенки таза и вскрываться в поясничной и в ягодичной областях. При сильной инфильтрации кишечной стенки и сдавлении кишки окружающими инфильтратами образуются стенозы. Клин, симптомы соответствуют анат. изменениям: раздражение брюшины, повыше-. ние температуры, выделение из прямой кишки слизи, гноя и мочи и т. д. В доступных случаях, когда клетчатка таза еще не вовлечена в процесс, необходимо прибегать к иссечению всех пораженных тканей. Неспецифические язвы П. к. Различают травматическую язву (ulcus traumati-cum) и пр осту ю (ulcus simplex). Травматическая язва может возникнуть на почве повреждения слизистой оболочки П. к., например инородным телом или в результате пролежня от твердых каловых масс (ulcus ster- COrale). При про- Ки прямой кишки с язвой (1) СТОЙ язве даже с подшиванием слизистой к коже длительноетера- anus'a (2). певт. лечение не приносит пользы и приходится прибегать к хирургическому вмешательству— к резекции (рисунок 15) или ампутации прямой кишки. Свищи заднего прохода и П. к. (fistulae ani et recti) no своему генезу делятся на: 1) врожденные (см. выше), 2) травматические (см. выше), 3) симптоматические (напр. прорыв в П. к. дермоидных кист), 4) воспалительные. Последние возникают в результате вскрытия абсцесов из клетчатки, окружающей П. к. и задний проход, в просвет П. к., либо через наружные покровы в области заднего прохода или вблизи него (рис. 16). К образованию абсцесов ведут различные забс- 1 левания П. к. и 2 соседних органов:!) повреждения слизистой оболочки П. к., 2) язвы, 3) воспа-лительны« процессы, 4) после-тифозные нагно- 1П _ т ения в заднем Рисунок 16. Расположение абсцеса: nnnYnTIP кч _пр_ 1—mucosa recti; 2—muscularis rec- uFUAU«ci aJ -°Ub ti; 3—m. levator ani; 4—os ischii; палитвЛЬН. про-5—sphincter ani ext.; 6—sphincter цессыв предста-ani int.; 7—подкожный абсцес; й ™РТТрЧР 8—подслизистый абсцес. 1ельши лгеле^и, в Куперовых и в Бартолиновых железах. Нагноения вызываются кишечной палочкой, стафилококками, стрептококками и особенно туберкулезной палочкой. Статистики показывают, что свищами заднего прохода особенно часто заболевают лица, страдающие туберкулезом легких. На 132 случая Мельхиор отмечает tbc легких в 81 ел. Туб. абсцесы протекают как холодные и ограниченные. Туб. природа свищей устанавливается прививками животным и гист. исследованием вырезанных препаратов (Quenu, Hartmann), но эти исследования немногочисленны. Остальные свищи развиваются из острых абсцесов, которые иногда при- нимают флегмонозный характер. Различают полные свищи и неполные; последние подразделяются на наружные и внутренние (рис. 17). При полных свищах свищевой ход открывается одним концом в просвет кишки, другим в область заднего прохода или вблизи нэго. Неполные свищи открываются только одним концом либо в просвет кишки (внутренние свищи) либо в область заднего проход г или же вблизи него (наружные свищи). Наиболее часты наружные свищи, затем полные и реже всех внутренние. У Мельхиора на 173 случая наружных свищей было 116 (67%), полных 52 (30%), внутренних 5 (3%). Наружные отверстия свищей обычно расположены по бокам заднего прохода. Форма их круглая, часто они выполнены выступающими над поверхностью
Рисунок 17. Расположение свищей: 1—fistula incom-pleta int^rna submucosa; 2—fistula completa sub-cutaneo-submucosa; 3—listula completa ischio-rectalis; 4—fistula incompleta exteina pelvi-rec-talis.
грануляциями, иногда грануляции скудны и самые отверстия едва заметны. Отверстия туберкулезных свищей отличаются бледнорозо-выми, зазубренными и подрытыми краями, сравнительно широки и отделяют жидкий гной. Внутренние отверстия обычно узки и едва пропускают головку тонкого пуговчатого зонда. Наружные отверстия нередко множественны, внутреннее обычно одно, редко их два, но не более трех (при туб. свищах). Внутренние отверстия чаще всего лежат в pars sphincterica, реже выше и совсем редко выше 5 см от отверстия заднего прохода.—Свищевые ходы имеют различные направления и сообразно им свищи делятся на виды: 1) подкожно-подслизистые свищи, ход к-рых расположен под кожей или под слизистой оболочкой под или кнутри от наружного сфинктера; при полных свищах внутреннее отверстие лежит в pars sphincterica; 2) седалищно-прямокишечные свищи, ход к-рых идет от наружного отверстия в седалищ-нэ-прямокишечное пространство, часто кончается расширенным слепым концом, а при полных свищах открывается в просвет П. к. между наружным и внутренним сфинктерами или выше последнего; 3) свищи тазово-прямоки-шечные, ход к-рых идет кверху выше подиимателя заднего прохода либо кончается слепо в гнойной цолости либо открывается в просвет П. к. в области внутреннего сфинктера или выше него. Свищевые ходы иногда извилисты и ветвисты, в некоторых случаях они, обогнув П. к., открываются в коже заднего прохода на противоположной стороне. • Клиника. Течение свищей заднего прохода и П. к. зависит от их характера, от протяжения, направления и топографических отношений свищевых ходов. При наружных свищах наблюдается зуд в области заднего прохода и выделение секрета, к-рый пачкает белье, раздражает кожу, вызывает экзему, иногда папилематозные разрастания. При полных свищах через них могут проходить газы и кал. При внутренних свищах кал может скопляться в свищевых ходах и вызывать боли. В случае закрытия наружного отверстия секрет скопляется в свищевом ходе, образуя род абсцеса,— появляются боли, тенезмы, лихорадка. Как только отверстие вновь откроется, все явления. исчезают. — Диагноз. Распознать свищи часто легко, но иногда встречаются затруднения, особенно, когда свищевое отверстие мало, втянуто, обозначается лишь небольшим покраснением или выбуханием. Труднее установить, имеется ли полный свищ, т. к. внутреннее отверстие при исследовании пальцем не всегда чувствуется. Для большей ясности производится исслздование зсндом. движения которого контролируются введенным в П. к. пальцем; если выполнить свищевой ход вазелиновой висмутовой смесью, можно получить рентген, снимок свищевого хода. Можно также впрыскивать через наружное отверстие цветную жидкость: при полном свище она появляется в просвете кишки. Лечение. Установившиеся свищи не заживают; этому препятствует ряд факторов: 1) постоянное нарушение покоя вследствие сокращения сфинктера и подиимателя заднего : прохода и во время акта дефекации, 2) постоянное инфицирование свищевого хода содержимым кишечника, 3) развитие вокруг свищевого хода плотной рубцовой ткани,4)эпите-лизация свищевого хода на большем или меньшем протяжении, 5) узость свищевых отверстий, благодаря чему в свищевых ходах задерживается секрет, 6) присутствие в свищевых ходах каловых камней или инородных тел. Туб. свищи вообще мало наклонны к заживлению. Терап. лечение свищей бесцельно и успех может дать только хирургическое. Применяются два способа операций: 1) рассечение свищевого хода, 2) вырезание его. При рассечении в свищевой ход под контролем пальца вводится со стороны П. к. пуговчатый зонд, пока он не проникает в полость кишки, откуда его конец выводится наружу через задний проход. Лежащий на зонде слой ткани рассекается. Если свищевой ход извилист, зонд вводится насколько возможно и свищевой ход рассекается до пуговки зонда; затем зонд продвигается дальше в свищевой ход и последний рассекается и так дальше, пока не обнаружится внутреннее отверстие или не определится слепой конец свищевого хода. При внутренних свищах отыскивается отверстие, в него вводится зонд и свищевой ход рассекается на всем протяжении. Выстилающие свищевой ход грануляции выскабливаются, а при туб. свищах основание хода еще выжигается термокаутером. При этом способе часто приходится рассекать наружный сфинктер, иногда и внутренний, а при тазово-прямокишечных свищах также и под-ниматель заднего прохода. В отношении заживления способ дает хорошие результаты даже-при туб. свищах (Melchior), но рассечение сфинктеров небезопасно. Поэтому больше смысла имеет вырезание свищевого хода, при к-ром без значительного повреждения сфинктера вместе с ходом удаляется вся рубцовая ткань и рана зашивается без оставления мертвых пространств (погружные кетгутовые швы или 8-об-разные шелковые выводные). По данным Голь-кина на 86 случаев иссечения свищей первичное заживление получено в 77 случаях (89,5%). Успех операции обусловливают тщательная подготовка больных до операции и, тщательный уход после операции.. Стриктуры П. к. чаще- встречаются в ампуле и на уровне охвата П. к. поднимателем заднего прохода, реже в pars sphincterica. Перре (Perret) исследовал стриктуры на 60 трупах и нашел, что 4 раза стриктура начиналась в pars sphincterica, 32 раза ниже 6 см от заднепроходного отверстия, 3 раза на высоте 6 см, 7 раз между 6 и 9 см, 5 раз выше 9 см, 6 раз на переходе П. к. в сигмовидную. В 4 случаях имелись множественные стриктуры. У Финкель-штейна в 5 ел. стриктура распространялась на всю П. к. с полным разрушением сфинктеров, в 27 случаях начиналась на высоте 2—6 см и в б случаях выше 6 см. У Визе в 211 случаях стриктура была трубчатая, в 36 ел.—кольцевидная, в 11 —линейная. — Пат. анатомия. Стриктуры П. к. представляют конечный стадий различных воспалительных процессов, которые захватывают не только слизистую оболочку, но и стенку кишки и окружающую клетчатку, вследствие чего П. к. превращается на большем или меньшем протяжении в трубку с узким просветом и с плотными мозолистыми стенками. Степень сужения различна и часто в него едва входит кончик пальца. Слизистая оболочка разрушена и заменена рубцо-вой тканью. В остатках слизистой оболочки наблюдается иногда метаплазия цилиндрического эпителия в мостовидный (Hartmann, Напалков). Выше стриктуры кишка расширена, слизистая оболочка ее воспалена и часто изъязвлена, мышечная-—гипертрофирована. Образующиеся в периректальной клетчатке абсцесы дают свищи в области заднего прохода, на промежности, на ягодицах. На 100 случаев стриктур Гартман наблюдал свищи в 32 случаях. Ниже стриктуры слизистая оболочка изъязвляется редко, но в области заднего прохода под влиянием раздражения стекающим секретом часто развиваются экзема и трещины. Измененная П. к. склеивается с окружающей склерозированной клетчаткой в общую массу и срастается со стенками таза. Клетчатка седалищно-прямо-кишечных углублений резко склерозируется. Этиология. Частота стриктур колеблется от 0,6% до 1,9% всех б-ных*вообще (Schede, Konig). Женщины заболевают чаще мужчин (5,6 : 1). В развитии стриктур П. к. имеют значение многие моменты: 1) травма: после операции гемороя по Уайтхеду, после экстирпации П. к., матки, после родов с длительным стоянием головки плода в выходе таза, после лечения рака шейки матки радием, после огнестрельных и других повреждений П. кишки; 2) дизентерия (Kummell, Konig). Дизентерийные стриктуры локализуются в верхней части П. к. ив сигмовидной (Kummell); 3) воспалительные процессы, особенно гонорея и сифилис (наиболее частая причина стриктур); реже причиной оказывался tbc. Стриктуры на почве актиномикоза ингвинального лимфогранулематоза наблюдаются редко. Выраженные кольцевидные сужения П. к. бывают при параметритах, но отличаются от вышеперечисленных тем, что слизистая оболочка кишки не вовлекается в процесс и остается подвижной. Стриктурами в тесном смысле этого слова сужения эти не являются. Мягкий шанкр П. к. дает стриктуры, но они не часты. Наконец причиной стриктур может явиться новообразование прямой кишки, особенно раки. Клиника. Стриктурами П. к. в большинстве страдают люди в возрасте 20—40 лет, реже в более пожилом возрасте. Сужения развива- ются крайне медленно. К хирургам больные попадают обычно в стадии резкого стеноза с давностью процесса от 1 до 15 лет. Когда стриктура захватывает большоз протяжение П. к., включая сфинктер, существует постоянное истечение слизи, гноя, выделение вонючих масс; частые позывы на низ сопровождаются болями, вокруг заднего прохода появляются экзема и папилематозные разращения. Больные поражают своим страдальческим видом, упадком питания, они теряют апетит, nej естают спать. Когда стриктура не захватывает жома и лежит выше него, занимая ограниченный участок кишки, наблюдаются явления хрон. непроходимости, иногда обостряющейся. Тогда выше сужения каловые массы могут скопляться в большом количестве и прощупываться через стенку живота в виде бугристых масс. При размягчении и разжижении этих масс запоры сменяются поносами, а выделяющиеся каловые массы производят едкое действие на лежащие ниже стриктуры части кишки, вызывая развитие трещин и экземы в области заднего прохода. При акте дефекации бывают тенез-мы и боли. Диагноз. При низком положении стриктуры распознать ее удается простым исследованием П. к. пальцем, но оно определяет положение и форму только нижнего конца стриктуры. Ректоскопия позволяет осмотреть этот конец и обнаружить изменения ниже его. Иногда ректоскоп удается провести через стриктуру и т. о. определить ее длину и состояние кишки выше нее. Представление о степени и длине стриктуры дает рентген, исследование, причем контрастная масса дается per os и вводится, снизу клизмой. При помощи ректоскопа можно добыть секрет для бактериол. исследования и сделать биопсию, но при закончивших свое формирование стриктурах гист. исследование их в отношении этиологических моментов не дает положительных результатов. Для гоно-ройных стриктур некоторые авторы считают характерным обнаружение на гист. срезах плазматических клеток (Ехпег, Гораш). В соско-бах слизистой оболочки иногда обнаруживают-ются гонококки (Напалков). В сифилитических стриктурах обнаруживается облитерирующий эндартериит, периартериальная инфильтрация. RW не всегда имеет решающую ценность. Гист. обнаружение свойственных tbc изменений решает вопрос о туб. природе стриктуры.—-П редсказание при резко выраженных стриктурах П. к. неблагоприятно. Предоставленные самим себе больные могут долгое время влачить жалкое существование, пока не погибнут от прободения кишки в брюшную полость, от истощения, амилоида внутренних органов, от тазовой флегмоны, рожи или вспыхнувшего tbc легких. Лечение. Терап. лечению стриктуры П. к. могут подлежать только в начальных стадиях развития. Специфическое лечение при сифилитических стриктурах может дать результаты только в свежих случаях. В последнее время многие авторы (Barbilian, Bensaude, Marchand и др.) настойчиво рекомендуют лечение стриктур прямой г: ишки диатермией и считают ее методом выбора. Диатермия делает рубцовую ткань мягкой, эластичной, податливой—явления непроходимости исчезают. Применяется также бужирование. Употребляются как твердые, так и мягкие бужи. Введение бужей производится с помощью ректоскопа, к-рый затем уда- •20 ляется, а буж оставляется на 15—30 минут. Зондированию должно предшествовать тщательное очищение кишечника. В начале бужи-рование повторяется через каждые 2—3 дня, в дальнейшем реже. Оно продолжается месяцами, даже годами, т. к. возврат стриктур к прежнему состоянию наблюдается как правило. Из оперативных методов применяются: 1) внутренняя ректотомия, 2) наружная ректотомия, 3) ректопластика, 4) анастомоз между прямой и сигмовидной кишками, 5) резекция или ампутация П. к., 6) колостомия. Внутренняя ректотомия допустима при кольцевидных сужениях нижнего отдела П. к., в других случаях она бесполезна и опас-на.При наружнойректотомии через разрез от заднего прохода до середины крестца иссекается копчик и обнажается задняя поверхность П. к. Продольным разрезом рассекается задняя стенка П. к. на всем протяжении стриктуры, сфинктер не рассекается. В П. к. до сигмовидной кишки вводится толстая дренажная трубка и кишка зашивается над ней без захватывания швом слизистой оболочки. В других случаях рассеченная кишка оставляется открытой и заживление проводится под тампоном. Эта операция не дает хороших результатов и уже во время заживления раны приходится прибегать к расширению кишки бужами. Лучшие результаты дает видоизменение способа, которое состоит в том, что края рассеченной кишки сшиваются с краями кожи, а по срастании их отверстие в кишке закрывается пластически кожным лоскутом, повернутым эпидермисом внутрь кишки, поверх же него накладывается кожный лоскут с другой стороны (Polya, Напалков). Ректопластик а—продольное рассечение стриктуры изнутри и зашивание раны в поперечном направлении—применима только при низкорасположенных кольцевидных стриктурах.— Анастомоз между П. к. и сигмовидной возможен при положении стриктуры выше Дугласо-ва углубления. При более низком положении стриктуры применим другой способ, при к-ром сигмовидная кишка пересекается, оба конца зашиваются, промежность разделяется в поперечном направлении и вскрывается брюшина; зашитый конец сигмовидной кишки низводится и проводится через разрез передней стенки прямой кишки в полость последней, после чего фиксируется швами со стороны раны и полости П. к. (Ali Krogius, Rotter). Если стриктура простирается вверх до нисходящей кишки можно стянуть поперечно-ободочную кишку (Kiim-mell).—Круговая резекция или ампутация с сохранением или без сохранения сфинктера производится с помощью методов снизу или комбинированным путем (см. ниже — рак П. к.).—Вследствие обширности сращений и склероза клетчатки таза операции эти могут оказаться технически трудно выполнимыми и результаты их не всегда удовлетворительны. Радиче (Radice) на 135 таких операций различных авторов указывает, что умерло 14 (10,3%), из 58 прослеженных б-ных выздоровело 9, в 21 случае получен частичный успех, в 28 случаях наступил возврат. В последнее время многие высказываются за паллиативную операцию— наложение противоестественного заднего прохода в левой подвздошной области. Состояние б-ных после этой операции улучшается и они продолжают жить без страданий. Противоестественный задний проход кроме того накладывается: 1) с целью бужирования по способу без конца (ohne Ende), 2) для промывания пораженного отдела кишки дезинфицирующими и вяжущими растворами.—Дивертикулы П. к. наблюдаются крайне редко, в литературе известны всего 4 случая' (М >rgagni, Terrier, Neumann, Fantozzi). Доброкачественные опухоли заднего прохода и П. к. Нек-рые доброкачественные опухоли заднего прохода и П. к. крайне редки и сообщения о них единичны. 1) Миомы и фибром и-о м ы описаны 18 раз (Духинина). Исходят они из мышечного слоя кишки, растут сначала в подслизистой или в подсерозной оболочках, но впоследствии прорастают их. Различают 3 формы этих опухолей: а) опухоли полипообразные, свисающие в полость кишки; они наиболее часты и наблюдаются в молодом возрасте; б) опухоли передней стенки П. к., прорастающие в брюшную полость; в) опухоли задней стенки, прорастающие в крестцовую впадину. По мере роста миомы и фибромиомы могут давать симптомы раковых опухолей: боль в крестце, слизь и кровь в испражнениях, повторные кровотечения, похудание, иногда непроходи-; мость. Лечение только хирургическое. 2) Липомы П. к. очень редки. Исходят они из подслизистой или из подсерозной оболочек, сидят на тонкой ножке. Растут либо в полость кишки либо в брюшную полость. Они могут инвагини-роваться в задний проход либо перекрутиться на своей ножке: тогда они омертвевают и отходят произвольно (Vogeler). В толще их иногда обнаруживаются фокусы объизвествления и костная ткань. 3) Лимфангиомы П. к.— большая редкость. 4) Кавернозные ангиом ы П. к. описаны ок. 10 раз. Локализуются гл. обр. в ампуле. Исходят из подслизистого слоя> но в дальнейшем могут захватить всю стенку кишки и' распространиться на перирек-тальную клетчатку. Клинически проявляются тяжелыми кровотечениями, к-рые могут привести б-ного к смерти. Из оперативных пособий наиболее рациональна комбинированная экстирпация П. к. с сохранением наружного сфинктера. 5) Дермоиды П. к. описаны около 10 раз. Они лежат чаще в периректальной клетчатке и проникают в полость П. к. вторично. В трех случаях имелся патогномоничный симптом—выхождение из заднего прохода, волос. Наблюдались случаи прободения в П. к. дермоида яичника. 6) Остроконечные кондилемы заднего прохода (condylomata acuminata) наблюдаются сравнительно часто и развиваются гл. обр. под влиянием раздражения со стороны перелойного секрета. Они локализуются на коже заднего прохода и представляют мелкие бородавчатые разрастания, которые достигают иногда значительного объема, закрывают заднепроходное отверстие и распространяются на кожу промежности.— Лечение состоит в удалении разращений ножницами или острой ложкой. Возвратов обычно не бывает.—Полипы П. к.—см. Кишечник—новообразования кишечника. Ворсинчатая опухоль, или папиляр-ная аденома П. к. (tumor villosus). Опухоль исходит из слизистой оболочки прямой кишки, имеет широкое основание или широкую ножку, разделена на дольки, покрытые ворсинками различной длины. Строма опухоли исходит из подслизистой ткани, которая в этом месте утолщается. Мышечная слизистой оболочки делается нежной, местами исчезает совсем, и €17 6X8 опухоль лежит на мышечной оболочке кишки, не заходя в ее пределы. Ворсинка представляет соединительнотканную нить, покрытую одним рядом цилиндрического эпителия. Опухоли наклонны злокачественно перерождаться в 45%, но вглубь они прорастают медленно и долгое время доступны хир. вмешательству.—Клиника. Ворсинчатые опухоли в течение многих лет могут не проявляться клинически. Общее состояние больных долго остается удовлетворительным, в редких случаях повторные кровотечения приводят к анемии. В общем же кровотечения незначительны, часто в виде капель крови в стуле. Непостоянные запоры часто сменяются поносами. Боли отсутствуют, но бывают ощущения давления и инородного тела в П. к. Характерный признак— выделение слизи, похожей на яичный белок, иногда в большом количестве. Скопляясь в П. к., она дает частые позывы на низ (до 20—30 раз в сутки), но позывы не сопровождаются ни тенезмами ни жжением в заднем проходе. Опухоль может выпадать из заднего прохода, сделаться невправим ой и потребовать неотложной помощи. Наблюдаются отхождения кусков опухоли в стуле, что говорит за переход ее в злокачественную. Диагноз. В 80% ворсинчатые опухоли локализуются в П. к. на высоте 6-—12 см от заднепроходного отверстия и доступны исследованию пальцем. Иногда контуры опухоли ускользают от пальца, который погружается в нее как в желатиноподобную массу. При ректоскопии на поверхности опухоли обнаруживается скопление слизи, к-рой иной раз бывает так много, что она заполняет ректоскоп, в других случаях бывает видно, как слизь сочится из опухоли, как из губки. В случае злокачественного перерождения поверхность опухоли менее ворсинчата, от давления ректоскопом уплощается менее легко и начинает кровоточить, секреция слизи менее обильна. Биопсия имеет значение только при положительных данных в смысле злокачественности и должна производиться из многих мест.—Л е ч е н и е. Лечение радием и рентгеном ведет только к поверхностному отторжению опухоли и возврат наступает быстро. Повторными сеансами электрокса-гуляции можно добиться исчезания опухоли, но вскоре также следует возврат. Радикальным методом лечения является только операция: 1) иссечение опухоли через естественные пути, 2) резекция и 3) ампутация П. к. Удаление опухоли через задний проход применимо во многих случаях, особенно при опухолях доброкачественных и сидящих на ножке. У стариков и у ослабленных б-ных метод этот находит более широкие показания и не только при доброкачественных, но и при злокачественных опухолях, если они небольшой величины и подвижны. Для выполнения операции важно, чтобы положение опухоли позволяло низвести ее по растяжении сфинктера. Самое иссечение опухоли необходимо производить в пределах здоровых тканей, иначе может наступить возврат. В недоступных для этой операции случаях применяется резекция кишки на протяжении или ампутация с сохранением сфинктера или комбинированный метод (ом. ниже—рак П. к.). Рак П. к. (cancer recti). По частоте поражения раком П. к. занимает 5-е мест& среди других органов (Birch-Hirschfeld) или даже 3-е (Borst). На 12 730 вскрытый в Базельском пат.-анат. ин-те раковых б-ных было 1 078 (8,5%), а из них больных раком П. к. 57 (5,4%) всех раковых больных (Krasting). По Боллу (Ball), рак П. к. составляет 4% раковых поражений организма вообще и 80% раковых заболеваний кишечника. Приводятся и другие цифры (см. Кишечник, новообразования кишечника).— Этиология рака П. к.—см. Рак. Отмечается, что раком П. к. чаще заболевают люди, к-рые десятки лет страдают гемороем, запорами, хрон. катаром толстых кишок. Наблюдались случаи развития рака П. к. при выпадении ее, далее на почве туб. язв, сифилитических рубцов, травмы. Рак ампулы часто исходит из передней стенки; причину этому видят в более сильном раздражении ее каловыми массами. Рак довольно часто развивается из полипов прямой кишки, особенно при так называемом полипозе, причем возможно единовременное возникновение нескольких раков, в том числе и в П. к. (см. выше). Пат. анатомия. Раком чаще всего поражается ампула П. к., затем верхний отдел ее и наконец промежностный. У Функе (Funke) на 238 случаев ампула была поражена 162 раза, верхняя часть П. к.—'64 раза, промежностный отдел—12 раз. Наблюдаются случаи, когда рак захватывает все протяжение П. к. (12— 15 см). Внешняя форма раковых опухолей разнообразна. Опухоли заднего прохода имеют вид то изолированных узлов то бугристых или изъязвленных опухолей, захватывающих часть или всю окружность заднего прохода.Рак ампулы чаще всего имеет вид либо ограниченной либо обширной язвы с неровным и инфильтрированным дном, с плотными и возвышенными краями. Язвы занимают в одних случаях ту . или другую стенку, в других всю окружность кишки. В верхней части П. к. раковые новообразования быстро принимают кольцевидную форму и ведут к сужению просвета кишки. Представляя серьезное препятствие для прохождения каловых масс, они ведут к задержке кала и к расширению вышележащего отдела кишки. В продольном направлении раковые опухоли могут занимать различные протяжения—от 1—2 см до всей длины П. к. В гист. отношении в П. к. наблюдаются два вида раков—плоскоклеточный и цилиндрокле-точный. Первый встречается в заднем проходе, второй в остальной части П. к. Наблюдались случаи плоскоклеточного рака в тазовой части П.к. (Bohm) на почве занесенных в эмбриональном периоде ростков покровного эпителия или на почве метаплазии цилиндрического эпителия в плоский под влиянием воспалительных процессов. Плоскоклеточные раки П. к. встречаются много реже, нежели цйлин-дроклеточные. На 842 случая приходится 809 цилиндроклеточных и 33 плоскоклеточных рака (Брайцев). Раки П. к. обладают наклонностью к слизистому метаморфозу. Слизистоперврожденные клетки гибнут, а их место занимает соединительная ткань, в результате чего образуются рубцующиеся кольцевидные раки, свойственные верхнему отделу П. к. Особо следует выделить слизистые диффузные раки, которые поражают по преимуществу молодых людей, обладают большой энергией роста, отличаются большой злокачественностью и разрушительностью. Вид этот составляет приблизительно 8,5% всех раков прямой кишки.—Рост в просвет П. кинщи в виде полипов свойственен только папилярным и мелкокистозным адено- %в!9 ПРЯМАЯ карциномам, все же остальные раки растут вглубь стенки кишки. Прорастая мышечную слизистой оболочки, раковые раерастания идут в подслизистом слое, откуда с одной стороны местами прорастают и разрушают слизистую оболочку, с другой—прорастают мышечную оболочку П. к., выходят за ее пределы, пронизывают окружающую клетчатку и переходят на соседние органы. Рак заднего прохода прорастает жомы и превращает этот отдел в плотную, лишенную сократительности трубку. Сзади он может захватить кожу, с бокоз клетчатку седалищно-прямокишечных углублений, спереди переходит на промежность, мочеиспускательный канал и предстательную железу у мужчин, на половую щель и влагалище у женщин. В случае изъязвления опухоли открываются ворота для инфекции, развиваются нагноение и свищи. Раки ампулы между подни-мателем заднего прохода и брюшинным углублением прорастают собственную фасцию П. к., сзади захватывают клетчатку и крестец, с боков могут перейти .на стенки таза, спереди прорастают апоневроз Денонвилье (Denonvil-liers), переходят на предстательную железу, семявын эсящие протоки и семенные пузырькт, на мочевой пузырь и мочеточники у мужчин, на влагалище и матку у же гщин. Рак верхней части П. к. сзади захватывает клетчатку и скелет, спереди может прораст уть брюшину и переходить на мочевой пузырь у муж шн и на матку у женщин. С изъязвлением опухоли образуются сращения с соседними органами воспалительного характера. Но раньше чем раковые разрастания успевают выйти за пределы П. к. путем непрерывного роста, происходят переносы раковых элементов по лимф, путям в областные лимф. железы, а затем по кровеносным сосудам в отдаленные органы. Изучение лимф, системы П. к. (Брайцев, Villemin, Huard et Montagne и др.) приводит к заключению, что в отношении распространения рака П. к. по лимф, путям положение опухоли по длине кишки имеет большое значение.-При раках промежностного отдела следует ожидать поражения паховых желез, крестцовых и области мыса, позадипрямо-кишечных вдоль разветвлений верхней прямокишечной артерии и подчревных желез. При рачах ампулы ниже Дугласовой складки поражаются подчревные железы и железыпо верхней и прямокишечной артерии, при раках же выше Дугласовой складки поражаются железы только вдоль верхней прямокишечной артерии. В силу наличия анастомозов между лимф, путями ампулы и промежностного отдела при раках, нижняя граница которых лежит не выше 5 см от заднепроходного отверстия, весь нижний отдел П. к. следует считать пораженным и можно ожидать переносов во всех регионарных железах (Брайцев). После захвата региоаарных желез вторым этапом для переносов служат лимф, железы по нижней брыжеечной артерии вплоть до желез по аэрте. Раковые опухоли П. к. могут прорастать кровеносные сосуды, особенно вены. Наиболее часто метастазы наблюдаются в печени, затем в легких, в подвздошных костях, в позвоночнике, в лопатках, в бедрах, в селезенке, в почках, в коже и в головном мозгу. Переносы в лимф, железы и в отдаленные органы дают все раки П. к., обладающие ясно выраженным инфильтрирующим ростом. Только слизистые диффузные раки представляют КИШКА 620 нек-рую особенность. Быстро захватывая окружающие П. к. ткани и сильнейшим образом поражая лимф, пути, они редко дают переносы в отдаленные органы. Степень злокачественности раков П. к. определяется двумя факторами: быстротой и обширностью роста^ быстротой и частотой возвратов после операций. Наиболее злокачественны солидные раки, а из них—диффузные слизистые. Между анат. формой и частотой возвратов наблюдается тесная зависимость. На 125 случаев, исследованных гистологически и до конца клинически, у Петерсена имеются следующие данные: на 82 случая Простой аденока^-циномы—84% возврата; на 8 случаев папиляр-ных и мелкокистозных раков—-100% выздоровлений; на 39 случаев всех остальных форм—■ 100% возвратов. Возвраты наиболее часты в клетчатке и в областных железах: у Петерсена на 38 случаев—83%, у Циннера (Zinner) на 141 случай—72%. Все возвраты относятся к прямым возвратам, т. е. возникшим из неудаленных при операции остатков новообразования. Непрямые возвраты, т. е. новые заболевания раком П. к., должны быть крайне редки. Часть их падает повидимому на раки, существовавшие одновременно с оперированными и оставшиеся незамеченными при операции, часть—на вновь возникшие из полипов П. к. Клиника. Клин, течение рака П. к. не всегда одинаково. Во многих случаях начало заболевания остаэтся скрытым и не сопровождается никакими симптомами. В других случаях бывают небольшие выделения слизи или примесь крови в испражнениях, но это часто мало привлекает внимание б-ных. Продолжительность этого скрытого периода определяется в среднем в 15 мес. По мере роста и изъязвления опухоли начинают проявляться симптомы. При раках заднего прохода первыми симптомами являются боль, явления зуда, жжения, неловкости. С наступлением инфильтрации сфинктеров создаются условия недержания—постоянно выделяются газы, кал, кровь, слизь, гной, к-рые пачкают белье и делают состояние б-ных тяжелым для них самих и для других. С развитием изъязвлений нередко возникают флегмоны и свищи. При раках ампулы в периоде распада и изъязвления появляются кровотечения, тенезмы, частые позывы на низ (через х/2—1Д часа), причем выделяются только кровь и слизь. При переходе процесса на окружающую клетчатку и нервы появляются боли в крестце с отдачей в задний проход, в промежность, в половой член, во влагалище, в нижние конечности. С переходом рака кпереди на мочеиспускательный канал и предстательную железу может наступить затруднение мочеиспускания до полной задержки мочи, иногда происходит разрушение мочеиспускательного канала с образованием мочевого свища; при переходе на мочевой пузырь может наступить образование пузырно-прямокишечного свища, в результате чего возникают септические циститы и пиелонефриты. В случае сдав-ления или прорастания одного мочеточника наступает гидронефроз, двух—полная анурия. При высоко расположенных раках ранним симптомом являются запоры. Пользуясь соответствующим лечением, эти больные довольно долго чувствуют себя сносно, но нередко у них сразу возникают явления непроходимости, причем испражнения у них могут отсутствовать 10—20—30 дней (Quenu, Kraske и др.)- Кал задерживается выше опухоли, газы продолжают отходить. Иногда развиваются симптомы настоящего ileus'a. В случае прободения стенки кишки наступает смерть от перитонита. Независимо от положения опухоли, в случае септического разложения продуктов ее распада, появляются ознобы и повышения t°. Переносы в печень часто долго не дают знать о себе, иногда обнаруживаются лишь на вскрытии, переносы в мозг дают картину локальных заболеваний или картину психоза (Kraske), переносы в кости могут дать пат. переломы. В конечного счете наступают резкий упадок сил, кахексия, и смерть составляет неизбежный конец всех б-ных, предоставленных естественному течению б-ни. Средняя продолжительность жизни от начала симптомов 12—19 мес, а от начала заболевания—27—34 месяца. Распознавание рака П. к. в начальном периоде—дело трудное. Б-нь долгое время протекает скрыто, первые симптомы часто неопределенны, мало привлекают внимание и больных и врачей. Сами врачи часто долго лечат этих больных от гемороя, катара, не исследуя П. к. пальцем. Улавливать начальные формы рака П. к. может помочь диспансерный метод обследования б-ных, при условии обязательного исследования П.к. Исследование П. к. пальцем—наиболее простой и в то же время совершенный метод. Раз опухольпо своему положению доступна исследованию пальцем, поставить диагноз не трудно. Ощупывая опухоль пальцем, можно составить представление о ее формах и размерах, ее плотности и изъязвленности, о ее подвижности и отношении к окружающим тканям и органам. При положении опухоли выше Дугласовой складки она может оказаться недоступной для пальца, ее можно не прощупать и через брюшные стенки. В этих случаях нужно заставить больного натужиться в положении на корточках, тогда опухоль опускается и может сделаться доступной исследующему пальцу. При высоко расположенных раках ампула пуста и растянута газами (Hochenegg). Для выбора метода операции важно знать высоту верхней границы опухоли, но это не всегда возможно, т. к. через суженное место можно не пройти свободно ни пальцем ни ректоскопом, а применять насилие опасно. Опыт учит, что распространение опухслж на 10—12 см по длине кишки представляет редкость. Во всех случаях, где палец не достигает опухоли, где необходимо проверить глазом то, что обнаружено пальцем, где нужно убедиться в наличии или в отсутствии заболевания П. к., неоценимую услугу оказывает ректоскопия (см.). Диференцировать рак П. к. приходится с сифилисом ее, с саркомой, с полипами, с туб. и гоноройными язвами. Сифилитические поражения в большинстве имеют характер стриктур, простираются на значительно э протяжение, пгоцесс длится многие годы (10 и более лет). До известной степени может помочь RW. Туб. и гоноройные язвы редки и имеют свои особенности (см. выше). Саркомы встречаются редко, для отличия их нужна биопсия. Для полипов характерна их форма; вопрос о доброкачественности или злокачзственности их решается также биопсией. Петерсен и Кольмерс рекомендуют применять биопсию во всех случаях рака П. к. с целью определения гист. структуры, к-рая имеет значение в отношении постановки показаний к операции и выбора ме-
С\
сальная резекция прямой кишки. Подшивание рассеченной брюшины к вышележащ ;й части прямой кишки. тода операции. В случае сомнения при гист. исследовании, имеется ли аденома или рак, новообразогание следует считать за рак, если оно проросло мышечную слизистой оболочки. Лечение. Ни радий ни рентген кроме некоторого облегчения ничего не дают, радикальная лее операция применима не часто, т. к. большинство б-ных обращается к хирургам уже в таком состоянии, когда применимы лишь паллиативные операции. Радикальная операция представляет сложный _ —■ акт, состоящий из операции доступа к кишке, операции на самой кишке и мероприятий по восстановлению функции. Для доступа к П. к. пр едл ожено много оперативных методов, развитие к-рых имеет свою историю. На 'самой П. к. производятся три операции: 1) экстирпация, когда удаляется вся П. к. вместе со сфинктерами, 2) ампутация, когда удаляется часть П. к. с замы-кательным аппаратом, 3) круговая резекция на протяжении, когда по иссечении пораженной части П. к. верхний и нижний концы ее соединяются швами (рис. 18 и 19). Лисфранк произвел впервые ампутацию пораженной раком П. к. (1826), Диффенбах (Dieiienbach) первый ввел принцип резекции прямой кишки для тех случаев, когда сфинктер не поражен раком, Гю-тер (Hueter) впервые произвел круговую резекцию П. к. (1867), Симон (Simon) предложил удалять подвижные раковые опухоли, лежащие на высоте 4—5 см, через задний проход, растягивая сфинктер или рассекая его сзади по средней линии. Для доступа к П. к. Денон-вилье ввел задний разрез от заднего прохода до верхушки копчика. К этому разрезу Верней (Verneuil) присоединил иссечение копчика. Последним способом широко пользовался Ко-Рисунок 19. Соединение киш- хер (Kocher). В 1885 10-ки циркулярным швом. Ду Краске (Kraske) предложил иссекать при высоко расположенных раках П. к. кроме копчика еще левую половину крестца до нижнего края III крестцового отверстия. Барденгейер (Bardenheuer) пересекал крестец поперек на уровне третьих крестцовых .отверстий, а Розе (Rose)—даже на уровне вторых. В 1889 юду Гейнеке (Heineke) предложил временную резекцию копчика и крестца, распиливая их продольно и пересекая крестец поперек на уровне четвертых или третьих крестцовых отверстий. Рен (Rehn)
\
«23 %г
предложил в 1895 г. доступ к П. к. у женщин через влагалище, к-рое рассекается продольно по задней стенке с продолжением разреза на промежности до передней периферии заднего прохода. Эту операцию производили' еще раньше Черни (Gzerny) и Вельяминов (1887 г.). В результате этих и других предложений создались 5 путей, идя к-рыми можно обнажить П. к. снизу: 1) промежностный, 2) влагалищный (рисунок 20), 3) задний с иссечением копчика, 4) парасакральный, 5) задний с иссечением копчика и части крестца. Последний путь дает наиболее широкий простор, но и после введения в практику этого метода встречались случаи, в к-рых удаление раковых новообразований П. к. снизу оказывалось трудным или невозможным в силу узости таза и высокого положения опухоли или высокого поражения лимф, желез. Стремление выполнить операцию и в этих случаях повело к применению комбинированного метода, представляющего соединение лапарото-мии с одним из методов снизу. Мысль об этом методе была высказана Фольк-маном (Volk-mann) в 1877 ГОДУ, осуществлена на практике в 1882 году Ке-нигом (Konig). Первое выздоровление после этой операции получил Жа-нель (Jeannel), который оперировал женщину по брюшно-про-межностному методу (1894 год). Рисунок 20. Влагалищная ампутация р фрттрртттрм кпр-прямой кишки. Рассечена задняя и течением врь стенка влагалища (на клеммах) и мени установи-ш. levatorani. Кишка освобожде- лись 3 типа ЭТОЙ на, рассечена брюшина. операции:1) ком-
бинированная ампутация П. к. (или экстирпация) с низведением верхнего конца кишки на промежность, 2) комбинированная ампутация с устройством подвздошного противоестественного заднего прохода, 3) комбинированная резекция. Особо стоят операции, когда при высокорасположенных опухолях круговая резекция производится только путем лапаротомии (Schloffer), когда после резекции кишки со стороны брюшной полости из верхнего конца создается подвздошный противоестественный задний проход, а нижний конец зашивается и оставляется неудаленным (Hartmann), когда наконец П. к. мобилизуется через крестцовый путь, пораженная ее часть выводится через рану нагружу, фиксируется и резецируется во второй момент через 2—3 дня (Ktittner—Vorlagerungs-•methode). Середину между круговой резекцией и ампутацией П. к. занимает операция Гохенега (Hochenegg), т. н. метод проведения (Durchzie-hungsniethode), к-рый состоит в том, что низводимый на промежность верхний конец кишки проводится через сохраненный заднепроходный отдел, лишенный слизистой оболочки, и пришивается к коже. При этой операции из- бегаются трудности кругового шва после резекции на протяжении и вместе с тем сохраняется замыкательный аппарат, восстановить же замыкание кишки, низводимой на промежность или вшиваемой в верхнем углу крестцовой раны, после ампутации П. к.—задача" трудная. Гсрзуни (Gersuny) предложил поворачивать низводимый конец перед вшиванием на 180° вокруг продольной оси, но это не создает держания и угрожает нарушением кровообращения в кишке. Виллемс (Willems) разработал на трупах, а Витцель (Witzel) выполнил на живых способ образования искусственного жома путем проведения низводимого конца кишки через толщу разделенной по ходу волокон левой ягодичной мышцы, но и этот способ не дает утешительных результатов. Поэтому при комбинированной ампутации П. к. многие хирурги отказываются от низведения верхнего конца и устанавливают подвздошный противоестественный задний проход, к-рый, особенно по способам Капписа,Ламбре (Kappis, Lambret) и др., является более выгодным, неже-t ли задний проход на промежности или в обла-'сти крестца без замыкательного аппарата (см. Anus praeternaturalis). Показания к радикальной операции и выбор оперативного метода. Высокая степень кахексии, переход новообразования на соседние органы, переносы в печень и на др. органы составляют абсолютное противопоказание к радикальной операции. Переход рака на заднюю стенку влагалища не служит противопоказанием. Для улучшения ближайших и отдаленных результатов необходимо по возможности суживать показания и расширять до возможных пределов объем удаления кишки и окружающих ее тканей вместе с лимф, путями. Для этого наиболее подходят раковые опухоли, к-рые еще не вышли за пределы собственной фасции П. к. При постановке показаний к операции важно знать микроскоп. строение опухоли (биопсия). При менее злокачественных формах рака показания следует расширять, при более злокачественных, наоборот, суживать. Из операций доступа к П. к. промежностный метод не может удовлетворить современным требованиям операции рака П. 'к., т. к. технически он пригоден только при низко расположеннкх опухолях, а в этих случаях должна производиться высокая и широкая ампутация с удалением клетчатки таза и регионарных лимф, желез, что недостижимо при этом методе. Почти то же можно сказать и о влагалищном методе. Более выгоден задний метод, особенно с иссечением копчика и части крестца (Kraske). Он позволяет выделить П. к. вместе с ее фасцией, дает достаточный доступ к апоневрозу Денонвилье у мужчин и к задней стенке влагалища у женщин, позволяет удалить клетчатку и лимф, железы таза, вскрывать брюшину и иссекать до 20 и более сантиметров кишки и низводить ее верхний конец на промежность. Но вместе с тем а етод имеет недостатки: при нем трудно иссекать высоко расположенные раки, особенно при узком тазе и короткой брыжейке сигмовидной кишки, он не позволяет удалить лимф, железы по нижней брыжеечной артерии, при нем трудно выполнить перевязку нижней брыжеечной артерии (см. Кишечник-— анатомия) выше «критического пункта», вследствие чего приходится перевязывать верхнюю прямокишечную артерию, что может повлечь гангрену низводимой кишки. В защиту крестцового метода выступает Геце (Goetze), к-рый пересекает крестец на уровне третьих крестцовых отверстий и производит раннее вскрытие брюшины. Тем не менее комбинированному методу отводится все больше и больше места. Производимая при нем лапаротомия прежде всего позволяет установить операбильность случая, дает возможность удобно перевязать нижнюю брыжеечную артерию, иссечь брыжейку Сигмовидной кишки, включающую пораженные лимф, железы, с сохранением краевого артериального тракта аркад, позволяет выделить П. к. сверху вниз до тазового дна вместе с тазовой клетчаткой и лимф, железами, после чего кишка удаляется по тому или другому методу снизу. При комбинированной ампутации j лучше соединять лапаротомию с промежност-; ным методом, чем с крестцовым, т. к. повреждение костной ткани отягощает операцию и увеличивает восприимчивость к инфекции, при. резекции же удобнее присоединять к лапаро-томии копчиковый или крестцовый метод. Впро-чем с точки зрения переносов рака по лимф. путям круговая резекция П. к. допустима только при раках верхней ее части (выше Дугласов ой складки). В наст, время раздаются голоса против кру-| говой резекции П.к.вообще (Kirschner, Schmie-! den, Fischer и др.), т. к. технически она трудна,; осложнения после нее часты, круговой шов ] вследствие инфекции и краевого некроза держит в ограниченном числе, часто развиваются! свищи, из к-рых многие остаются навсегда, а^зажившие могут вести к сужению кишки. За резекцию говорит сохранение замыкательного аппарата, хотя и при этом б-ные иногда страдают недержанием. У Кютнера после резекции было 5а% держания кала, у Киршнера— 28,5%. При раках нижней части П. к. (ниже Дугласовой складки) должна • производиться высокая и широкая ампутация с удалением клетчатки и лимф, желез-таза, с иссечением жи-: ровой клетчатки седалищно-прямокишечных углублений и прилежащих к прямой кишке • частей поднимателя заднего прохода. Сохранение наружного сфинктера возможно только в тех случаях, в к-рых нижняя граница опу-; холи лежит не ниже 5 см от отверстия заднего прохода. Но даже при возможности по анат. условиям сохранить замыкательный аппарат многие авторы отказываются от низведения верхнего конца кишки на промежность и устанавливают подвздошный противоестественный; задний проход (Quenu, Hartmann, Kirschner, Schmieden и др.), т. к. и после перевязки нижней брыжеечной' артерии выше «критического: пункта» такое низведение не лишено опасности: гангрены кишки, ибо кровообращение в ней мо-; жет быть нарушенным вследствие перегибов и; натяжения сосудов. Смертность при наложении противоестественного подвздошного заднего прохода ниже, чем при низведении кишки. У русских авторов на 25 ел. первой операции умерло 28%, на 23 случая второй—39% (Брайцев). При низведении кишки на промежность комбинированная ампутация П. к. выполняется в один сеанс, но при устройстве подвздошного противоестественного заднего прохода может возникнуть вопрос о двухмоментной операции. В решении этого вопроса существенное значение имеют состояние сил больного и наличие или отсутствие калового отравления и сращений. При слабо-' сти б-ного и при наличии остальных моментов сначала устраивается противоестественный задний проход с пересечением кишки, а через 3—4 недели по восстановлении сил б-ного производится удаление П. к., причем операция снова начинается лапаротомией. К этому времени многие сращения исчезают, и операция удаления П. к. в значительной мере облегчается. Подготовка б-ных к операции. За 7—8 дней до операции б-ным следует назначать питательную пищу, дающую мало остатков, и промывать прямую кишку слабыми антисептическими растворами. В последние два дня даются слабительные. Вечером накануне операции кишка промывается и больной получает 10 капель настойки опия. В случае сужения кишки и застоя каловых масс выше него можно провести через место сужения резиновую трубку и производить регулярно вымывание этих масс в течение 1х/а—2 недель. Это улучшает общее состояние больных и уменьшает воспалительные изменения вокруг опухоли. В случае резкого истощения и калового отравления накладывается предварительный противоестественный задний проход с устранением возможности попадания кала в нижний отдел кишки. В этих случаях радикальная операция производится по восстановлении сил больного. Следует также позаботиться об укреплении сосудистой системы. Техника операций. Операции на П. к. по поводу раковых новообразований производятся под общим наркозом или под спинномозговой анестезией. Последняя получает большее распространение, т. к. предохраняет от шока. Предложенных операций много, но наиболее приняты следующие методы. I. Трансанальный метод—удаление опухоли через задний проход. Операция допустима только при доброкачественных, растущих в просвет кишки аденокарциномах. В положении для камнесечения растягивается сфинктер, слизистая оболочка захватывается щипцами Люера выше опухоли и низводится, опухоль окружается разрезом слизистой оболочки на расстоянии 2—3 см и удаляется. Рана слизистой оболочки зашивается. II. Промежностный метод. Б-нойв положении для камнесечения. В мочевой пузырь вводится металлический катетер. Задне-
Рисунок 21. Разрезы для а м- Рисунок 22. Разрезы для ампутации прямой кишки: путации прямой кишки: а — по Volcker'y; Ъ — по а—по Hoohen^gg'y; Ь—по Zuckerkandl-Wolfler'y. Kociier'y.
проходное отверстие закрывается подкожньм кисетным швом из толстого шелка, к-рый туго затягивается. На расстоянии 2-—3 см заднепроходное отверстие окружается эллиптическим разрезом и срединные края его сшиваются, чем достигается герметическое закрытие П. к. От этого разреза спереди на средней линии промежности проводится разрез я 4-—5 см, сзади— до верхушки копчика (рис. 21 и 22). Сзади об-! нажаются края и верхушка копчика и пересе-
кается заднепроходно-копчиковая связка. По бокам рассекается жировая клетчатка седа-лищно-прямокишечных ям, обнажается под-
наматель 'заднего прохода, к-рый рассекается сзади ня-перея (рисунки 23—25). Рассекается центр промежности и открывается разделитель-н о е пространство между П. к. и предстательной железой. На нижней части задней поверхности предстательной желе-Рисунок 23. Промежностная ампута- ЗЫпоперечным ция прямой кишки. Освобождение разрезом рас-прямой кишки OTm.transvarsusperi- „ar,„PWg яттг naoi и m. bulbo-cavornosus (вверху), ьелалпил лиь невроз Денон-вилье и отделяется от предстательной железы. Рассекаются боковые пластинки апоневроза и передние части поднимателя заднего прохода, и кишка оказывается выделенной из тазового дна. Перевязываются средние прямокишечные сосуды и продолжается выделение П. к. вверх вне ее собственной фасции. По отделении кишки от семенных пузырьков и мочевого пузыря кишка отделяется сзади от крестца, после чего вскрывается брюшина и перевязываются верхние прямокишечные сосуды. Кишка низводится настолько, чтобы ее можно было отсечь на 5—6 см выше опухоли. Брюшина тщательно подшивается к кишке, подшиваются к ней также поднима-тель заднего прохода и заднепроходно-копчи-ковая связка. Сшиваются мышцы промежности, низведенная кишка рассекается поперек, и края ее разреза сшиваются с краями кожи. В седалищно-прямокише ч-ные впадины вводятся дренажи и кожная рана зашивается. В кишку вводится резиновая трубка, обернутая марлей и смазанная вазелином.У женщин иссечение П. к. через промежность облегчается простотой анат. отношений спереди. Вместе с кишкой рекомендуется удалять и-заднюю стенку влагалища ■—■ здесь как бысоедиыяются промежностный метод с влагалищным. В остальном операция ничем не отличается. В наст, время промежностный метод почти утратил самостоятельное значение и
Рисунок 24. Освобождение прямой
кишки от m. levator ani и lig. ano-eoecygjum. служит гл. обр. составной частью комбинированного брюшинно-промежностного метода. III. Крестцовый метод. Б-ной на правом боку, ноги согнуты и приведены к животу, спина согнута так, чтобы таз выпячивался и выдавался слегка за край стола. Нек-рые предпочитают положение на левом боку (Hochenegg) или на животе (Depa-ge, Voelcker, Goetze). Задний проход, если предполагается ампутация, зашивается. Разрез по средней линии длиной в 12— 15 см от уровня крестцов о - подвздошных сочленений до периферии заднего прохода либо дугообразный от левого крестцово-под-вздошного сочленения до верхушки копчика, выпуклостью вправо (рисунки 26—29). Обнажаются копчик и крестец и отделяются от них слева мышцы и связки. Иссекается копчик и сбивается левый край крестца до III крестцового отверстия. Рассекается тазовая фазция, и по разделении клетчатки обнажается собственная фасция П. к. Кишка выделяется тупым пу-с окружающей клет-обводится марлевая
^
Рисунок 25. Промежностная ампутация прямой кишки. М. levator ani перерезш. Отделены предстательная железа и уретра. В глубине нависает Дугласово пространство.
тем вместе с фасцией и чаткой. Вокруг кишки пластинка и на ней кишка извлекается в перегнутом виде в рану. По отделении кишки от семенных пузырьков и мочевого пузыря обнажается и вскрывается брюшина. Кишка выделяется сзади, и перевязываются возможно выше верхние прямокишечные сосуды. После этого кишка выводится в рану на значительном протяжении. Брюшина пришивается к кишке. При круговой резекции пораженная часть иссекается в пределах ^ „л ^ чттлпгтых ткянрй Гб — Рис.26. Резекция крестца: здоровых тканей (.о а_по KpacKf,. b__no Bar-
10 СМ В обе стороны ОТ denheudr'y; с —noHoche-опухоли), и концы ки- negg'y. шки сшиваются. Кютнер оставляет выведенную кишку на 2—3 дня вне раны и затем резецирует во второй момент. При ампутации нижний отдел кишки выделяется со стороны промежности, как описано выше (см. ст. 626). По иссечении пораженной прямой кишки низведенная кишка вшивается либо на месте заднего прохода, либо в верхнем углу крестцовой раны, либо проводится через толщу левой ягодичной мышцы. После операции по крестцовому методу сзади получается большая раневая яма, к-рая выполняется рыхлой тампонадой и несколько суживается швами. IV. Комбинированный метод. Операция начинается чревосечением в положении «29 6 SO Тренделенбурга. Нижний отдел сигмовидной кишки оттягивается кверху и по обеим сторонам брыжейки кишки проводятся вертикальные разрезы брюшины, к-рые соединяются внизу поперечным разрезом по задней поверхности пузыря над дном Дугласова углубления. Боковые края брюшины отделяются от подлежащей жировой клетчатки, которая сдвигается к середине и отделяется от задней ■стенки живота вместе с mesorectum, содержащим лимфатические сосуды и железы. Прямая кишка отделяется от крестца вместе с клет-
Рисунок 27. Дорсальная ампутация прямой кишки. Срединным разрезом обнажается копчик и резецируется. Из апоневротической пластинки выкраивается лоскут, который висит на задней поверхности прямой кишки.
чаткой вплоть до копчика. Между мочевым пузырем и П. к. проникают вглубь до семенных пузырьков и верхнего отдела.апоневроза Де-нонвилье, на уровне к-рого выделение кишки прекращается. Боковые фиброзные тяжи, содержащие средние прямокишечные кровеносные сосуды, перевязываются между двумя лигатурами, и кишка выделена сверху. Выше мыса или выше «критического пункта» перевязываются и рассекаются нижние брыжеечные сосуды. На той же высоте пересекается сиг-
Рисунок 28. Дорсальная ампутация прямой кишки. После отделения fascia propria recti выделяется тазовая часть прямой кишки под контролем пальца. Пересекается m. levator ani.
мовидная кишка. Оба конца ее инвагинируют-ся с помощью кисетных швов и зашиваются до полного гер'метизма. Нижний конец сдвигается в малый таз и брюшина над ним тщательно зашивается. Верхний конец вшивается в верхнем углу брюшной раны или в особой ране в левой подвздошной области и служит для постоянного противоестественного заднего прохода. Брюшная рана зашивается. Операция заканчивается снизу промежностным мето-
Рисунок 29. Дорсальная ампутация прямой кишки. Рассечение брюшины и гызеде-пиепрямойкишки.
дом (см. выше—промежностный метод). В случае решения произвести резекцию, к лапаро-томии присоединяется копчиковый или крестцовый метод. У женщин рекомендуется удалять сверху вме- - = сте с П. к. матку, а снизу заднюю стенку влагалища. Некоторые хирурги (Kirschner, Co-ловов, Соловьев) производят через брюшную рану предварительную двустороннюю перевязку под-чревной артерии, другие (Брайцев, Schmieden, Fischer) считают такую перевязку излишней, так как при правильном ходе операции для предохранения от потери крови она не нужна, но в то же время обескровливает таз и понижает жизнеспособность тканей. V. Б р ю ш н о-т рансанальный или и н -вагинационный метод применяется при высоко расположенных раках прямой кишки. Суть его в том, что мобилизованная сверху кишка инвагинируется через растянутый предварительно задний проход. Для облегчения инвагинации через задний проход проводится толстый зонд с пуговкой на конце и кишка выше опухоли перетягивается толстой ниткой ниже пугозки. Потягивая за зонд, выводят опухоль через задний проход, кишка резецируется и концы ее сшиваются (рис. 30—31) (Maunsell, Trendelenburg, Moszkowicz). Послеоперационный уход и осложнения. Оперированные б-ные требуют к . себе напряженного внимания. Кроме общих мероприятий должны приниматься меры к предупреждению и устранению осложнений, к-рые у этих б-ных особенно часты. Из осложнений следует отметить следующие: 1. Инфекцию ран, к-рая особенно часто имезт место при крестцовом методе. После операции по этому методу до 60% всех умерших погибает от инфекции. 2. Ш о к. Наблюдается чаще после операций по комбинированному методу. Опасность шока значительно уменьшилась с тех пор, как вместо ингаляционного наркоза стали применять спинномозговую анестезию. Рекомендуется подготовлять б-ных к операции длительным' пребыванием в постели (до двух недель) и применением сердечно-тонизирующих средств,
Рисунок 30. Соединение кишки через Проведение.

Рисунок 31. Соединение кишки По инвагинационному способу.
631 ПРЯМАЯ а в случае потери крови во время операции- применять переливание крови. 3. Последовательное кровотечение. Наблюдается редко. 4. Осложнения со стороны мочевых путей: а) задержка мочи—необходимо выводить мочу катетером со всеми предосто- . рожностями в смысле асептики; б) мочевые свищи вследствие ранениямочевого пузыря или уретры—катетер a demeure; в) при комбинированном методе возможно ранение мочеточника— необходимо сшить или пересадить мочеточник в мочев. пузырь либо экстирпировать почку; г) в редких случаях наблюдается недержание мочи в течение нескольких недель (Mummery).5. Некрозы низводимой на промежность кишки. Для предупреждения необходимо соблюдать при операции все правила относительно перевязки кровеносных сосудов, избегать натяжения низводимой кишки. 6. Бронхиты и пне вм о -нии. 7. Тромбозы и эмболии. 8. Ге'ми-п л е г и и. У пожилых людей они могут возникать на почве эмболии из образовавшихся тромбов. 9. Острую непроходимость. Может быть вызвана: а) ущемлением петель тонких кишок в разошедшейся ране тазового дна, б) перегибом петли тонких кишок вследствие приращения к линии шва тазового дна или брюшной стенки, в)#ущемлением 'петли тонких кишок в области противоестественного подвздошного заднего прохода. 10. Замедление рубцевания раны. Обусловливается понижением общих сил больного, наличием свищей на почве задержки лигатур, образованием бухт и карманов в ране. Смертность после радикальной операции рака П. к. До 1910 г. непосредственная смертность после радикальной операции рака прямой кишки у отдельных авторов колебалась при методах снизу от 6,22% до 32%, а при комбинированном методе—от 14,3% до 50%. В последнее время по сводной . статистике Годье (Gaudier) на 2 400 случаев смертность при промежностном .методе равнялась 20%, при копчиковом—16%, при крестцовом—17,4%. Геце определяет смертность при крестцовом методе в 10%, при комбинированном в 20%. На 441 ел. русских авторов Брайцев дает общую смертность 19,7%, причем при промежностном методе—6,85%, при влагалищном — 28%, при копчиковом—29%, при крестцовом—26,92% и при комбинированном—33,3%. В этом отношении помимо приведенных осложнений имеют значение опыт хирурга, ясность в определении показаний к операции и умение правильно учесть соответствие сил б-ного тяжести операции.—Отдаленные результаты. Судя по прослеженным наблюдениям, свыше 50% оперированных б-ных получают возвраты и притом в первые 2 года после операции. На 1 263 случая, собранных из печати Брайцевым, возврат наступил в 721 случае (57%), Критический период в 3 года переживают без возврата 35—54%, но это не устраняет возможности появления возврата и в более позднем периоде. Цифр хороших отдаленных результатов после комбинированных операций пока нет, но по сообщениям отдельных авторов они более высоки. У Поше (Раи-chet) комбинированный метод дал до 70% длительного излечения, у Гартмана на 37 оставшихся в живых б-ных 14 жили без возврата до 10 и 16 лет. Лечение неоперабильных раков П. к. Б-ные раком П. к. нередко обращаются к хирургу в настолько запущенном состоянии, что радикальная операция не может быть произведена. Для облегчения их состояния приходится прибегать к паллиативным операциям и прежде всего к наложению противоестественного подвздошного заднего прохода (см. Anus praeternaturalis). Второй операцией у этих больных является задняя линейная ректотомия (rectotomia linearis posterior). Она показана: 1) у больных, у которых при наложенном подвздошном противоестественном заднем проходе продолжают существовать разложение опухоли, боль и тенезмы, неустранимые другими мерами (промывание снизу или сверху), и раз-. виваются абсцесы; кишка рассекается выше или ниже опухоли (rectotomia superior, rectotomia inferior); у б-ных, к-рые отказываются от наложения подвздошного противоестественного заднего прохода с целью устранения непроходимости, применима верхняя ректотомия; 2) с целью обнажения опухоли для местного лечения радием или рентгеном; 3) при возвратах, особенно если они помещаются на передней стенке и задняя стенка свободна. Что касается лечения неоперабильных раков П. к. лучистой энергией, то рентгенотерадия мало полезна, применение же радия дает известное облегчение в смысле уменьшения болей, кровотечения и ихорозных истечений. — Наряду с первичными встречаются и вторичные раки П. к. в связи с метастазом в Дугласов о пространство рака желудка, желчного пузыря и др. Эти метастазы могут через стенки П. к. врастать в ее слизистую и симулировать первичный рак кишки. Саркома П. к. По исчислению Экснера (Ех-пег) на 100 случаев рака П. к. встречается 1 случай саркомы. Наблюдаются троякого рода саркомы: 1) простая, 2) пигментированная, 3) лим-фосаркома. Простая саркома (круглоклеточ-ная, веретеноклеточная и другие) встречается реже пигментированной, а лимфосаркома еще реже. Ки (Key) на 58 собранных из литературы случаев саркомы П. к. отмечает пигментированную саркому в 65%. Бенсод, Кен и Горо-виц (Bensaude, Cain, Horowittz) в 1929 г. приводят 3 своих ел. и 12 ел. из литературы, а всего 15 ел. лимфосаркомы П. к. Простая саркома имеет ножку в 30%, пигментированная в 70%, лимфосаркома растет диффузно. Пигментированная саркома помещается ближе к заднему проходу, простая более высоко. Величина опухоли при той и другой колеблется от горошины до объемистой массы в голову ребенка. Исходят саркомы из подслизистого слоя, долгое время остаются подвижными и не захватывают слизистой оболочки. С течением времени делаются неподвижными и изъязвляются. Клинически они проявляются кровянистым стулом, кровотечениями, тенезмами, частыми позывами и истечением сукровицы, быстро наступающим истощением. И простые и пигментированные саркомы дают метастазы. При пигментированных саркомах метастазы наступают рано и происходят по лимф, и кровеносным путям (в паховые железы, в железы позади П. к., в печень, легкие); Переносы в лимф. железы простой саркомы не описаны, но по кровеносным сосудам они происходят и прежде всего в печень. Лимфосаркомы возникают из аденоидной ткани и замкнутых фоликулов и принимают разлитой характер, захватывая всю толщу стенки П. к. Обычно лимфосаркома начинается непосредственно над сфинктером, который ею захватывается и поднимается вверх иногда до сигмовидной кишки. Поверхность .слизистой оболочки имеет сосочковый вид и часто изъязвляется. Окружающая кишку клетчатка вовлекается в процесс редко, но поражение лимф, желез является правилом. Просвет кишки сужен, но не настолько, чтобы вызывать непроходимость; нередко просвет даже аневриз-матически расширен. В некоторых случаях лимфосаркома представляет ограниченную опухоль, которая выступает в просвет кишки и в дальнейшем подвергается изъязвлению. Течение лимфосарком П. к. коварно. Они часто захватывают весь орган без того, чтобы вызвать какие-либо нарушения. Кровотечения редки, тенезмы отсутствуют. Характерными являются прогрессивное похудание, бледность и лихорадочное ■ состояние б-ных. Для диагноза сарком вообще решающее значение имеет биопсия.—Лечение. При саркомах'П. к. удаление через задний проход допустимо только при очень ограниченных опухолях. Операцией выбора является ампутация П. к. Результаты оперативного лечения не утешительны, т. к. возврат является правилом. По наблюдениям Бен-сода, Кена и Горовица лимфосаркомы очень чувствительны к рентген, лучам, и в одном случае после рентгенотерапии они наблюдали длительное излечение. В. Брайцев. Лит.: Брайцев В., Рак прямой кишки, дисс, М., 1910;БыховскийГ., К вопросу о раке прямой кишки, Вести, хир. и погр. обл., кн. 33, 1927; Вельяминов Н., О вылущении прямой кишки, дисс, СПБ, 1889; Г е п-нер К., О третьей сжимающей прямую кишку мышце, дисс, СПБ, 1862; Губарев А., Клиническая анатомия тазовых органов женщины, М.—Л., 1926; Константинович В., О распределении артерий и вен в стенках прямой кишки, дисс, СПБ, 1873; П а р и н Б., Врожденное сообщение прямой кишки с мочеиспускательным каналом при недоразвитии заднего прохода, Atresia ani urethralis, Вестн. хир. и погр. обл., кн. 62—63, 1930; Плошкин П., Брюшнопромежностный способ ампутации прямой кишки при ее поражении злокачественными опухолями, Нов. хир. арх., т. XVII, кн. 1, 1928; Прохоров Н.,К лечению огнестрельных ранений прямой кишки, Рус. врач, 1916, № 20; СалищевЭ., Топографический очерк мужской промежности, дисс, СПБ, 1885; Сегаль А., О так называемых спонтанных разрывах прямой кишки, Вестн. хир. и погр. обл., кн. 70—71, 1931; Соловьев А., Оперативное лечение рака прямой кишки, по материалу больницы им. С. Боткина в Москве, Нов. хир., 1929, № 9; Стар-к о в, Артериальное кровоснабжение прямой кишки, Хирургия, т. XV, 1904; Финкельштейн Б., Об оперативном лечении воспалительных сужений прямой кишки, Нов. хир. арх., 1931, №91—92; Хан-Магометов А., М а с л о в Н.нЮринС, Показания и противопоказания к оперативным вмешательствам при раке прямой кишки и заднего прохода, Вестн. хир. и погр. обл., кн. 70—71, 1931; Э в а л ь д С, Рак прямой кишки, М., 1927; Bensaude R. et Marchand J.,TJn traitement particulierement efficace du retrecissement inflammatoire du rectum, Presse med., v. XXXIII, p. 1588—90, 1925; В о г h a r d A., Chirurgie des Mastdarmes und des Afters (Hndb. d. prakt. Chirurgie, hrsa. v. C. Garre, H. Kuttner u. E. Lexer, В. Ill, Stuttgart, 1923, лит.); Foges A., Atlas der rectalen Endoskopie, B.—Wien, 1909—10; Hill Г., A manual ol proctology, Philadelphia— N. У., 1923; Hirscbman L., Handbook ol diseases of the rectum, St. Louis, 1920; Lubosch W., Das Rectum des Menschen im Rontgenbild und im anatomischen Pra-parat, Fortschr. auf dem Geb. d. Rpntgenstr., B. XL, 1929; Lubosch W. u. S с h a 1 1 e г J., tlber die Form des menschlichen Rectums, Ztschr. f. d, ges. Anat., Abt. 1, B. LXXXV, p. 440—45, 1928; OuenuetHartmann, Chirurgie du rectum, v. I—II, P., 1895 — 96; Rei-chlc R. u. Tietze A., Die Chirurgie des Mastdarmes und des Afters (Die Chirurgie, hrsg. v. M. Kirschner u. O. Nordmann, B. V, B.—Wien, 1927, лит.); StraussH., Erkrankungen des Rectum u. Sigmoideum, B.—Wien, 1922; W a 1 d e у е r, Das Becken, Bonn, 1899: Yeoman s F., Proctology, a treatise on the malformation, injuries, and diseases of the rectum, anus and pelvic colon, N. Y.—London, 1929. См. также лит. к ст. Кишечник и Проктит.
Большая медицинская энциклопедия. 1970.
Прямая кишка — (rectum) (рис. 151, 158, 159, 173, 174) располагается в полости малого таза на его задней стенке и открывается в области промежности задним проходом (anus). Длина ее составляет 14 18 см. Прямая кишка состоит из тазовой части, располагающейся над… … Атлас анатомии человека
ПРЯМАЯ КИШКА — (intestinum rectum, rectum), конечный отдел толстой кишки млекопитающих (кроме клоачных), открывающийся наружу анальным отверстием. Передняя часть П. к. расширяется, образуя ампулу П. к., а в задней части её находится мышечный сфинктер,… … Биологический энциклопедический словарь
ПРЯМАЯ КИШКА — ПРЯМАЯ КИШКА, у людей и других позвоночных последний отдел толстой кишки, в котором скапливается кал перед опорожнением кишечника … Научно-технический энциклопедический словарь
прямая кишка — сущ., кол во синонимов: 2 • архос (1) • ректум (1) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
Прямая кишка — Разрез прямой кишки Прямая кишка (лат. rectum) оконечная часть пищеварительного тракта, названная так за то, что идет прямо и не имеет изгибов. Прямой кишкой называется сегмент толстой кишки книзу от сигмовидной кишки и до ануса (лат. anus), или… … Википедия
Прямая кишка (rectum) — Кишка вскрыта продольным разрезом. поперечные складки прямой кишки; ампула прямой кишки; заднепроходные (анальные) столбы; внутренний сфинктер заднего прохода; наружный сфинктер заднего прохода; задний проход; заднепроходный канал; заднепроходные … Атлас анатомии человека
Прямая кишка человека — Разрез прямой кишки Прямая кишка (лат. rectum) конечная часть пищеварительного тракта, названная так за то, что идет прямо и не имеет изгибов. Прямой кишкой называется сегмент толстой кишки книзу от … Википедия
Прямая кишка — (rectum) задняя часть кишечного канала, обыкновенно открывающаяся задним проходом наружу (см. Пищеварительные органы). У человека П. кишка представляет собой короткую, безо всяких изгибов, трубку, переходящую на верхнем конце в так называемый S… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
кишка — сущ., ж., ??? Морфология: (нет) чего? кишки, чему? кишке, (вижу) что? кишку, чем? кишкой, о чём? о кишке; мн. что? кишки, (нет) чего? кишок, чему? кишкам, (вижу) что? кишки, чем? кишками, о чём? о кишках 1. Кишка это длинная трубка в теле… … Толковый словарь Дмитриева
КИШКА — КИШКА, кишки, род. мн. кишок, жен. 1. Часть пищеварительного аппарата человека или животного в виде эластичной трубки. Тонкая кишка. Прямая кишка. || только мн. Пищеварительный аппарат, внутренности (разг.). 2. Резиновая или брезентовая трубка… … Толковый словарь Ушакова
